- Zwangerschapsziekten: en behandeling van geselecteerde ernstige peripartumaandoeningen: Binder Tomáš, collectief
- Risico en pathologische zwangerschap: Hájek Zdeněk, et al.
- Moderne verloskunde: Roztočil Aleš, et al.
- Geselecteerde hoofdstukken in de Intensive Care: Bartůněk Petr, Jurásková Dana, Heczková Jana, Nalos Danie.
- solen.cz - Hypertensie bij zwangerschap
- mayoclinic.org - zwangerschapsvergiftiging
- nhs.uk - Oorzaken, Pre-eclampsie
- medicalnewstoday.com - Alles wat je moet weten over zwangerschapsvergiftiging
Wat is zwangerschapsvergiftiging? Is het een risico voor de zwangerschap? Symptomen tot eclampsie
Pre-eclampsie is een ernstige ziekte die alleen tijdens de zwangerschap voorkomt. Het uit zich in hoge bloeddruk, oedeem en proteïnurie (overmatige eiwitafscheiding in de urine). Het treedt op na de 20e week van de zwangerschap, heel zelden eerder. Het is een zeer ernstige complicatie van de zwangerschap en de bevalling, die het leven van zowel de foetus als de moeder bedreigt.
Meest voorkomende symptomen
- Malaise
- Pijn op de borst
- Buikpijn
- Hoofdpijn
- Spiritualiteit
- Krampen in de buik
- Misselijkheid
- Draaien in het hoofd
- Eiwit in de urine
- Dubbel zicht
- Tinnitus
- Bloedend tandvlees
- Bloedend
- Gewichtstoename
- Blauw leer
- Indigestie
- Zwelling van de ledematen
- Het eiland
- Gezwollen vingers
- Tremor
- Spierzwakte
- Spierkrampen
- Vermoeidheid
- Angst
- Braken
- Hoge bloeddruk
- Verslechtering van gezichtsvermogen
- Verwarring
- Versnelde hartslag
- Leververgroting
Kenmerken
Het is een van de meest voorkomende oorzaken van vroeggeboorte met mogelijke gevolgen voor de gezondheid van de pasgeborene, evenals maternale en neonatale sterfgevallen.
Het kan zich ontwikkelen vanuit een volledige gezondheid of voortbouwen op zwangerschapshypertensie, maar ook op eerdere hypertensie ontwikkeld voor de zwangerschap.
Pre-eclampsie wordt onderverdeeld in mild en ernstig.
Het wordt onderverdeeld in drie vormen op basis van het tijdstip waarop de symptomen beginnen:
- Vroege vorm - symptomen die verschijnen vóór de 34e week van de zwangerschap.
- Matige vorm - symptomen die verschijnen na de 34e week tot de 37e week van de zwangerschap
- Late vorm - symptomen die verschijnen na de 37e week van de zwangerschap
De vroege vorm vóór de 34e week van de zwangerschap wordt meestal geassocieerd met een storing van de placenta en inwendige organen van de foetus, de functie van de bijnieren en de foetale lever.
De middelste en late vormen worden geassocieerd met een slechte aanpassing van het cardiovasculaire systeem van de moeder.
Milde pre-eclampsie (laat) ontwikkelt zich niet vanuit een placentale stoornis en uit zich in een verhoogde maternale bloeddruk in rust, hoger dan 140/90 mmHg, zwelling van de onderste ledematen en een verhoogde uitscheiding van urine-eiwitten.
Ernstige pre-eclampsie wordt geassocieerd met vroege en intermediaire vormen na de 20e week van de zwangerschap en uit zich in een hoge bloeddruk van meer dan 160/110 mmHg, een hoge urine-uitscheiding van eiwitten, oedeem en een snelle progressie met complicaties, zelfs mogelijk foetale sterfte.
Zwangere vrouwen die al voor de zwangerschap een hoge bloeddruk hadden, ontwikkelen in sommige gevallen ook pre-eclampsie. Dan spreken we van gesuperponeerde pre-eclampsie.
In zeldzame gevallen ontwikkelt pre-eclampsie zich na de bevalling, wat postpartum pre-eclampsie wordt genoemd.
Projecten
In het beginstadium van de zwangerschap nestelt de bevruchte eicel zich in de baarmoeder met behulp van darmvlokken die helpen om de eicel in de baarmoeder te verankeren. Terwijl de foetus tijdens een gezonde zwangerschap in de baarmoeder is verankerd, ontvangt hij voedingsstoffen en zuurstof via de spiraalslagaders van de baarmoeder.
Om de toegenomen voeding voor de foetus op te vangen, ondergaan de slagaders een remodellering die begint in het eerste trimester en eindigt bij 18-20 weken zwangerschap.
Er wordt aangenomen dat bij pre-eclampsie de zich ontwikkelende embryo's in de baarmoeder niet de kans krijgen om de spiraalslagaders in de placentale circulatie goed te remodelleren. Dit veroorzaakt onvoldoende bloedtoevoer en zuurstofvoorziening van de placenta. Hierdoor raakt de placenta vroeg in de zwangerschap verstoord.
Als gevolg van de ontoereikende zuurstoftoevoer en het gebrek aan bloedtoevoer is het placentaweefsel niet in staat om de foetus van voldoende voedingsstoffen en zuurstof te voorzien. De foetus vecht hierdoor voor zijn leven en begint stoffen te produceren die de bloeddruk van de moeder verhogen.
Deze stoffen in het lichaam van de moeder leiden tot ontstekingsprocessen en een verminderde functie van de organen van de moeder, zoals de lever, de nieren en de hersenen. Er treden veranderingen op in het stollingssysteem, meer bloedingen, vernauwing van de bloedvaten, afbraak van rode bloedcellen. Dit resulteert in de uitscheiding van eiwitten in de urine, wat een kenmerk is van pre-eclampsie.
Bij vrouwen die voor het eerst zwanger worden, wordt pre-eclampsie geassocieerd met de immuunrespons van de moeder. Zwangerschap is iets nieuws voor haar, wat het risico verhoogt.
Het komt vaker voor bij jonge vrouwen tijdens hun eerste zwangerschap, maar bij oudere vrouwen neemt het risico toe, waardoor de foetus en de moeder het risico lopen op levensbedreigende schade.
Pre-eclampsie bij een eerdere zwangerschap is riskant bij elke volgende zwangerschap. Als vrouwen een ernstige vorm van pre-eclampsie hebben doorgemaakt, is de volgende zwangerschap riskant en moet deze onder nauw medisch toezicht plaatsvinden.
Vrouwen die voor de zwangerschap een hoge bloeddruk hadden, lopen ook een verhoogd risico op pre-eclampsie, net als vrouwen met diabetes.
Risicofactoren zijn:
- moeders die voor het eerst bevallen
- langer interval tussen bevallingen, meer dan 10 jaar
- vroeggeboorte in een eerdere zwangerschap
- nierziekte
- zwaarlijvigheid
- hogere ouderlijke leeftijd rond 40 jaar, wanneer het risico tot twee keer zo hoog is als bij jongere vrouwen
- verhoogd risico bij mannelijke foetale zwangerschap door verhoogde testosteronspiegels
De vrouw die nog niet bevallen is, loopt het grootste risico.
Een andere risicofactor is familiegeschiedenis in verband met genetica. Andere zijn bepaalde ziekten zoals diabetes, auto-immuunziekten, chronische nierziekten, meerlingzwangerschappen, schildklieraandoeningen, epilepsie en migraine.
Een verlaagd risico is na een eerdere miskraam of een eerdere gezonde zwangerschap met dezelfde partner. Verandering van partner verandert dit.
Symptomen
Het meest voorkomende symptoom is een verhoogde bloeddruk bij een zwangere vrouw. In het begin manifesteert het zich als normale hypertensie, wat de diagnose moeilijk kan maken.
Hoge bloeddruk kan zich langzaam ontwikkelen of plotseling optreden.
Meer dan 50% van de vrouwen ontwikkelt ook hoofdpijn met visuele stoornissen, tijdelijk verlies van het gezichtsvermogen, wazig zien, pijn in het epigastrium, vermoeidheid en soms misselijkheid en braken, die samengaan met een verhoogde bloeddruk.
Lees meer over hoofdpijn tijdens de zwangerschap in het artikel .

De belangrijkste symptomen om pre-eclampsie te bevestigen zijn (tabel)
| Hypertensie | Hoge bloeddruk boven 140/90 mmHg |
| Proteïnurie | Urinaire eiwituitscheiding meer dan 300 mg in 24 uur |
| Hyperurikemie | Verhoogde productie en vervolgens verhoogde concentratie van urinezuur in het bloed Verminderde urine-uitscheiding als gevolg van een verminderde nierfunctie |
| Zwelling en vochtretentie in het lichaam | Komt tot uiting in een snelle toename van het gewicht van een zwangere vrouw met meer dan 500 g per week Zwelling komt meestal voor in de onderste ledematen, maar kan ook optreden in de handen, het gezicht en met zwelling van het hele lichaam |
| Trombocytopenie | Een aandoening waarbij er te weinig bloedplaatjes in het bloed zijn Veroorzaakt meer bloedingen |
Het is het gebrek aan bloedplaatjes dat kan wijzen op het HELLP-syndroom, dat gepaard gaat met een ernstige vorm van pre-eclampsie. Het HELLP-syndroom is een aanduiding voor ernstige leverschade en afbraak van rode bloedcellen. Het komt voor bij 4-12% van de vrouwen met pre-eclampsie. Het uit zich in misselijkheid, braken, pijn in de bovenbuik en hoofdpijn.
Het is een ernstige levensbedreigende complicatie van de zwangerschap.
Vermoedt u dat u ook lijdt aan pre-eclampsie?
Om u te helpen de symptomen te herkennen, kunt u ook dit artikel lezen:
Hoe herkent u pre-eclampsie en de symptomen ervan tijdens de zwangerschap? Ken de risico's
Een andere ernstige complicatie is DIC (disseminated intravascular coagulopathy). Dit wordt veroorzaakt door ontstekingsprocessen in het lichaam van de moeder, waardoor de lever beschadigd raakt. Het wordt gekenmerkt door een verminderde bloedstolling, meer bloedingen en de vorming van kleine bloedstolsels die de bloedstroom naar de organen belemmeren. Vervolgens ontstaat er schade aan de organen.
Je kunt meer lezen over hoge bloeddruk, de effecten ervan op het lichaam en mogelijke complicaties in ons artikel.
Diagnostieken
Wanneer bepaalde symptomen zoals hoofdpijn of gezichtsproblemen worden vermoed of aanwezig zijn bij een zwangere vrouw, ligt de focus van het onderzoek op het meten van de bloeddruk, het uitvoeren van bloedonderzoek en ook het testen op eiwit in de urine.
Het is belangrijk om je bloeddruk voor de zwangerschap te kennen.
Pathologische waarden tijdens de zwangerschap worden beschouwd als een druk van 140/90 mmHg. Als een vrouw voor de zwangerschap last heeft gehad van een verhoogde bloeddruk, worden verdere onderzoeken uitgevoerd om mogelijke pre-eclampsie vroegtijdig op te sporen.
Een drukverhoging van 30 mmHg ten opzichte van de normale druk, gemeten in rust twee keer achter elkaar, minstens 6 uur na elkaar, wordt als risicovol beschouwd.
Wanneer een mogelijke pre-eclampsie wordt vermoed, wordt tussen 28 en 32 weken zwangerschap een roll-over zwangerschapstest uitgevoerd.
De zwangere vrouw wordt op haar linkerzij gelegd. Haar bloeddruk wordt drie keer achter elkaar gemeten met tussenpozen van 5 minuten totdat een normale bloeddrukwaarde is bereikt. Daarna wordt ze op haar rug gelegd en wordt de druk opnieuw gemeten met tussenpozen van 5 minuten. Als de onderdruk (diastole) met meer dan 20 mmHg stijgt, is het waarschijnlijk dat ze pre-eclampsie ontwikkelt tijdens de zwangerschap.
Diagnostisch onderzoek na een bepaalde periode kan eiwit in de urine aantonen. Als de eiwituitscheiding in de urine verhoogd is, moeten in eerste instantie een ontsteking van de urinewegen en urinefluorideonderzoek worden uitgesloten.
Laboratoriumbloedonderzoek. De mogelijke aanwezigheid van bloedarmoede en de afbraak van rode bloedcellen worden onderzocht. Er wordt ook leveronderzoek gedaan.
Welke laboratoriumwaarden wijzen op de ontwikkeling van pre-eclampsie?
De leverwaarden zijn verhoogd bij bloedonderzoek. De urinezuurwaarden overschrijden de bovengrens en de proteïnurie (eiwit in de urine) is meer dan 300 mg per 24 uur.
Lichamelijk en palpatieonderzoek van de buikregio en sonografie van de foetus worden ook uitgevoerd om te controleren of de aandoening de voeding niet heeft aangetast.
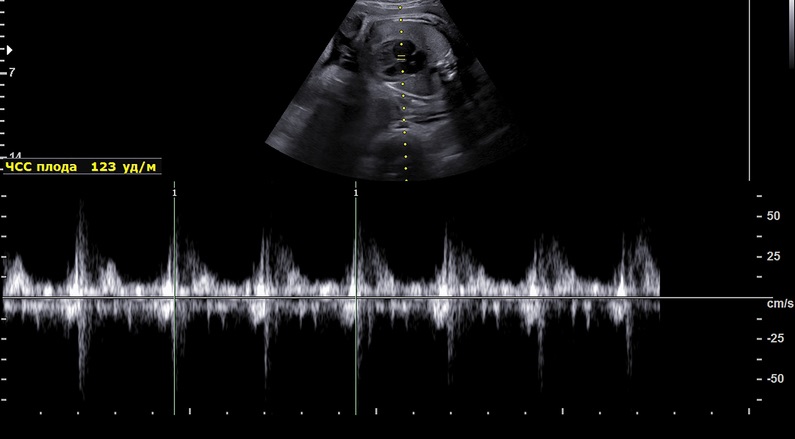
De functie van de foetoplacentale eenheid (voeding van de placenta, de foetus en zijn organen) bij een vrouw met hoge bloeddruk wordt gecontroleerd door verschillende onderzoeken tijdens de zwangerschap.
Onderzoek van de functie van de foetoplacentale eenheid (tabel)
| Echografie biometrie | Hiermee kan het begin van foetale hypotrofie vroegtijdig worden opgespoord. Met echografie kan de groei van de foetus worden gevolgd, of deze in verhouding tot de zwangerschapsweek groeit en of deze achterblijft. |
| Doppler doorstroommeting | Door de stroming door de navelstreng te controleren, kunnen bloedstroomstoornissen worden aangetoond. |
| Cardiotocografie | Toont de ontwikkeling van inadequate foetale oxygenatie. |
| Non-stress test | Toont onvoldoende foetale oxygenatie aan |
| Stresstest met oxytocine | Uitgevoerd vanaf de 37e week van de zwangerschap |
Een foetaal biofysisch onderzoek op basis van de non-stress test spoort inadequate foetale oxygenatie en voeding op. Het wordt uitgevoerd na de 27e week van de zwangerschap. Het onderzoek controleert de natuurlijke activiteit van de foetus, zijn hartslag tijdens de slaap en wanneer hij wakker is. Het wordt geëvalueerd op basis van zijn bewegingen.
Normaal stijgt zijn hartslag bij beweging.
De oxytocine-stresstest controleert de hartslag van de foetus met behulp van een CTG (cardiotocograaf) na toediening van een infuus met oxytocineoplossing. De toediening van de oplossing veroorzaakt een stress die vergelijkbaar is met weeën in de baarmoeder. Het bepaalt of de baby klaar is voor de geboorte.
Cursus
Hoe ernstiger de pre-eclampsie en hoe vroeger in de zwangerschap ze optreedt, hoe groter de risico's voor jou en je baby.
Allereerst is er een storing in de placenta, die slecht doorbloed en gevoed is. Dit veroorzaakt ook een storing in de voeding van de foetus.
De foetus vecht terug en zijn beschermingsmechanisme begint stoffen af te scheiden om meer bloed onder grotere druk van de bloedvaten naar de placenta te laten stromen die nodig is voor zijn voeding. Deze stoffen gaan via de placenta naar de bloedbaan van de moeder en verhogen haar bloeddruk.
Als gevolg hiervan treden symptomen en complicaties op. Met name buikpijn, hogere bloeddruk, schade aan de nieren, lever, hersenen en andere vitale organen treden op als gevolg van veranderingen in de binnenbekleding van de bloedvaten die door de verhoogde bloeddruk zijn aangetast.
Als de symptomen gedurende langere tijd aanhouden, treden naast buikpijn ook buikkrampen op, mogelijk in de vorm van stuiptrekkingen. Als de ziekte niet wordt behandeld, raken ook de bloedvaten in de hersenen ontregeld, waardoor de bloedtoevoer naar en de zuurstoftoevoer naar de hersenen worden verstoord. Dit leidt heel vaak tot stuiptrekkingen in het hele lichaam en bewustzijnsstoornissen. Het komt vaak voor dat men korte tijd bewusteloos raakt, plotseling zonder waarschuwing.
Complicaties van pre-eclampsie zijn zeldzaam, maar kunnen leiden tot vroegtijdige placenta-abruptie, necrose van de bijnierschors, leverruptuur, hersenbloeding, hersenzwelling, bloedingsstoornissen en het HELLP-syndroom.
Een direct gevolg van onbehandelde pre-eclampsie is een eclamptische aanval.
Pre-eclampsie die onbehandeld blijft, kan leiden tot ernstige of zelfs fatale complicaties voor jou en je baby.
Complicaties voor de foetus
De meest voorkomende complicatie van onvoldoende placentafunctie en de daaruit voortvloeiende verminderde stroom door de placenta naar de foetus is groeiremming. In ernstigere gevallen kan er sprake zijn van verschillende gradaties van groeiachterstand die kunnen leiden tot foetale sterfte.
Als de placenta niet voldoende gevoed wordt, voorziet deze de foetus niet van voldoende bloed, zuurstof en voedingsstoffen. Als gevolg hiervan treedt groeiachterstand op.
Complicaties zijn ook voortijdige beëindiging van de zwangerschap en de geboorte van een premature pasgeborene die het risico loopt te overlijden.
Pre-eclampsie en eclampsie
Een kort overzicht van de symptomen van pre-eclampsie en eclampsie in de tabel
| Pre-eclampsie | Eclampsie |
|
|
Pre-eclampsie is een van de late vormen van gestose. Het wordt gekenmerkt door hoge bloeddruk, proteïnurie, oedeem en daarmee gepaard gaande misselijkheid, visuele stoornissen en malaise. In sommige gevallen kan het overgaan in eclampsie.
Eclampsie is het hoogtepunt van pre-eclampsie. Het is de ernstigste vorm van late gestose. Het wordt geassocieerd met convulsieve aanvallen, bewustzijnsverlies tijdens de zwangerschap of bevalling en daaropvolgend geheugenverlies.
Het komt meestal voor bij moeders die voor het eerst geboren worden, maar het is ook mogelijk bij herhalingsbevallingen. Het gaat gepaard met een hypertensieve crisis, verminderd urineren en overmatige eiwituitscheiding in de urine. Het is een levensbedreigende aandoening waaraan de aanstaande moeder kan overlijden.
Lees meer in het artikel:
Hypertensieve crisis: hoe uit het zich en hoe wordt het behandeld? Hoge druk, wat bedreigt de gezondheid?
Deze aandoening komt vaker voor bij meerlingzwangerschappen.
Voor het begin van eclampsie is er meestal sprake van ernstige hoofdpijn, wazigheid en dubbelzien met braakneigingen. Vervolgens treden tonisch-clonische convulsies op die lijken op een epileptische aanval.
Als een vrouw eclampsie krijgt, moet ze onmiddellijk worden opgenomen op de intensive care. Als er complicaties optreden, kan ze zelfs stoppen met ademen of blind worden.
De behandeling van eclampsie bestaat uit het onderbreken van de aanval door het toedienen van kalmerende middelen, magnesium en zuurstof. Het is noodzakelijk om de bloeddruk te verlagen en te zorgen voor voldoende vochtinname, wat vooral nodig is in ernstige omstandigheden.
Deze ziekte wordt in verband gebracht met een verhoogde moeder- en neonatale sterfte. Daarom wordt aanbevolen om de zwangerschap af te breken zodra de vrouw stabiel is, vaginaal of chirurgisch door middel van een keizersnede.
Pre-eclampsie en tweede zwangerschap
Pre-eclampsie treedt meestal op in de tweede helft van de zwangerschap, soms zelfs aan het einde van het derde trimester. Het is waar dat pre-eclampsie het meest voorkomt in de eerste zwangerschap, maar de tweede zwangerschap kan onder bepaalde omstandigheden ook gevoelig zijn voor pre-eclampsie.
Dit is het geval als er een groot leeftijdsverschil is met de eerste zwangerschap, bijvoorbeeld 10 jaar. Als pre-eclampsie optrad bij de eerste zwangerschap of als de moeder of zus van de vrouw eraan leed, is het risico ook verhoogd bij de tweede zwangerschap.
In dit geval is het beter om regelmatig preventieve controles te ondergaan in een zwangerschapskliniek. Tijdens de tweede zwangerschap wordt preventief gebruik van acetylsalicylzuurderivaten aanbevolen om het samenklonteren van bloedplaatjes te remmen en zo trombusvorming te voorkomen.
Hoe het wordt behandeld: titel Zwangerschapsvergiftiging
Behandeling van pre-eclampsie: Ziekenhuisopname en doelen
Toon meerZaujímavé video o preeklampsii
Galerij


Zwangerschapsvergiftiging wordt behandeld door
Zwangerschapsvergiftiging wordt onderzocht door
Interessante bronnen
Gerelateerd