- vaskularnamedicina.sk - Oppervlakkige tromboflebitis
- viapractica.sk - Diagnose en behandeling van ontstekingsziekten van het veneuze systeem
- cievy.sk
- vpl.sk + vpl.sk
- oschir.jfmed.uniba.sk
- encyklopedia.akv.sk
Tromboflebitis van oppervlakkige aderen: wat is flebitis en waarom treedt het op?
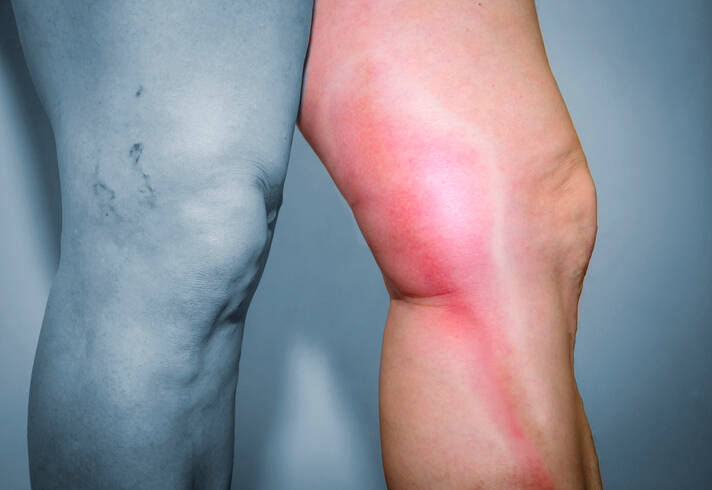
Oppervlakkige tromboflebitis is een ontstekingsziekte van de oppervlakkige aderen die vooral de aderen van de onderste ledematen treft.
Meest voorkomende symptomen
- Pijn in de ledematen
- Huidpijn
- Pijn in de voeten
- Hyperpigmentatie
- Zwelling van de ledematen
- Het eiland
- Rode huid
Kenmerken
Oppervlakkige flebitis is een relatief veel voorkomende ziekte.
Ontsteking van de aderen wordt geclassificeerd als een vasculitis.
Vasculitis = ontsteking van bloedvaten. Vas = Latijn voor bloedvat. Phlebos = Latijn voor ader.
+
Thrombo = de naam voor de aanwezigheid van een trombus (bloedklonter). Tromboflebitis = ontsteking van een ader met de aanwezigheid van een bloedklonter.
Afkorting voor bloedvaten.
Over het algemeen worden bloedvaten onderverdeeld in slagaders en aders.
- Slagaders zijn gevuld met zuurstofrijk bloed
- Aders daarentegen vervoeren zuurstofarm bloed.
Dit is slechts een indeling voor leken. Het is nauwkeuriger onderverdeeld door:
- slagaders (arteriolen) voeren bloed weg van het hart
- aders leiden het bloed naar het hart
+ voorbeeld...
De longslagader (truncus pulmonalis) is een slagader, maar voert zuurstofarm bloed van de rechterventrikel van het hart naar de longen.
De 4 longaders leiden zuurstofrijk bloed van de longen naar de linkerboezem van het hart. Van daaruit wordt zuurstofrijk bloed naar de linkerhartkamer geleid en vervolgens via de aorta naar het hele menselijk lichaam.
Slagaders: Van het Griekse aer (lucht) en térein (bevatten).
Verder verschillen slagaders en aders enigszins in hun structuur.
De wanden van aders bevatten niet zoveel spiercellen. Toch stroomt er bloed in, het resultaat van het complexe samenspel van het cardiovasculaire systeem.
In de onderste ledematen wordt de situatie gecompliceerd door de zwaartekracht, die het bloed naar beneden trekt.
De aderen in de onderste ledematen hebben daarom kleine kleppen die de bloedstroom sturen. Ze werken op dezelfde manier als de kleppen in het hart.
+
De diepe aderen liggen dicht bij de slagaders.
A...
De spieren van de onderste ledematen helpen het bloed ook stromen door ze te bewegen. Ze vormen een zogenaamde spierpomp, net als de spieren van het hart.
Slagaders + spieren = samenknijpen van de aders en het bloed omhoog naar het hart duwen.
Daarom is regelmatige beweging belangrijk om het bloed door het hele lichaam te laten circuleren, niet alleen in de benen en voeten.
Je herinnert je vast nog wel...
Een verschil dat we op de basisschool leerden...
De bloeddruk is hoog in de slagaders. Daarom spuit het bloed als het gewond is. En de zuurstofverzadiging maakt het licht.
Integendeel.
In de aderen is de bloeddruk laag. Wanneer het beschadigd is, spuit het bloed niet, het stroomt gewoon vrij. En het bloed is donkerder omdat het geen zuurstof bevat.
Er zijn aders waarin de bloeddruk lager is dan de atmosferische druk rond het lichaam. Dit is een risico wanneer grote aders, zoals de aders van het bovenbeen of de hals, gewond zijn. Er is een risico op het opzuigen van lucht uit de omgeving en luchtembolie.
En weet je waarom bloed uit spataderen van de onderste ledematen (spataderen) kan stromen?
Bloed wordt tegen de zwaartekracht in in de benen geduwd en de stroom wordt gestuurd door de kleppen. Daarom kan zelfs een kleine spataderafwijking bloed doen stromen.
De oppervlakkige aders monden uit in de diepe aders.
Het diepe veneuze systeem bestaat uit een soort verzamelbare grote aders. De kleinere aders en de oppervlakkige aders monden hierin uit. Ze verzamelen bloed uit de periferie van het lichaam.
In de onderste ledematen is het net zo geregeld: de oppervlakkige aderen verzamelen bloed van de huid, spieren en andere structuren van de onderste ledematen en stromen vervolgens naar de grote diepe aderen.
De aders van de onderste ledematen zijn onderverdeeld in drie types:
- het diepe adersysteem - in de diepte
- het oppervlakkige adersysteem - aan de oppervlakte
- het verbindende veneuze systeem - verbindt de twee systemen.
Trombose is...
Trombose is een toestand van bloedstolling in de bloedvaten en in het hart.
Bloedstolling is een proces dat bloedingen voorkomt, bijvoorbeeld bij een verwonding. Zonder hemocoagulatie (bloedstolling) zouden we zelfs bij een kleine verwonding kunnen doodbloeden.
Hemocoagulatie is het stoppen van bloedingen. Het wordt hemostase genoemd.
Hemocoagulatie omvat ook fibrinolyse.
Fibrinolyse is het tegenovergestelde van hemocoagulatie, het proces waarbij bloedstolsels worden opgelost.
Deze twee processen in het menselijk lichaam vinden plaats in onderlinge harmonie en balans.
Wanneer het evenwicht tussen bloedstolling en bloedstolseloplossing pathologisch verstoord is, kan er een aandoening ontstaan:
- overmatige bloedstolling = trombose
- overmatig bloeden = hemorragische aandoeningen
Overmatige bloedstolling kan verschillende oorzaken hebben. Het grootste risico is een gedeeltelijke of volledige beperking van de bloedstroom door het aangetaste bloedvat of het loskomen van de bloedklonter.
Als de trombus geheel of gedeeltelijk loskomt van de vaatwand en zich door de bloedvaten verplaatst, wordt dit een embolie genoemd.
Wanneer een bloedvat in een ander deel van het lichaam verstopt raakt, wordt dit embolisatie genoemd.
Wanneer trombose optreedt, bijvoorbeeld: hartspierischemie tot hartspierinfarct. Longembolie is een voorbeeld van embolisatie en ook beroerte.
Naast bloed kunnen ook andere vreemde voorwerpen die in de bloedvaten terecht zijn gekomen emboliseren. Voorbeelden zijn vet of ook tumorweefsel, lucht of vruchtwater, maar ook een stukje afgescheurde vaatkatheter.
Wil je meer weten over tromboflebitis? Waarom komt het voor? Hoe uit het zich? Of kort over de behandeling? Lees dan verder voor informatie...
En waarom oppervlakkige tromboflebitis?
Flebitis is een algemene term voor twee soorten ontstekingen van de aders. Het is een ontsteking van de oppervlakkige of diepe aders.
- oppervlakkige aderontsteking = oppervlakkige tromboflebitis
- diepe veneuze flebitis = flebothrombose (diepe veneuze trombose)
Er wordt gemeld dat veneuze ontsteking kan optreden zonder tromboseassociatie (zonder dat een bloedklonter zich vastzet op de ontstoken vaatwand).
In de overgrote meerderheid van de gevallen van veneuze ontsteking wordt er ook een bloedklonter gevormd.
Dit laatste is het resultaat van de reactie van de hemocoagulatiecascade op de verstoring van de vaatwand.
Bloedplaatjes en andere componenten van het hemocoagulatieproces zetten zich op de plaats af. Er vormt zich een trombus.
Daarom wordt veneuze ontsteking geassocieerd met trombose.
Er zijn verschillen tussen flebotrombose (ontsteking van de diepe venen) en oppervlakkige tromboflebitis.
Bij diep-veneuze trombose is longembolie een veel voorkomende complicatie.
In het verleden werd gezegd dat oppervlakkige flebitis een goedaardige (niet-ernstige) ziekte was.
Dit is niet helemaal waar...
Hoewel het om een ontsteking van een oppervlakkige ader gaat, ontwikkelt tromboflebitis zich in een groot aantal gevallen tot diep-veneuze trombose.
Of...
Trombose en tromboflebitis gaan samen.
Daarom is er zelfs bij oppervlakkige flebitis enig risico op complicaties. De meest ernstige en levensbedreigende is embolisatie naar de longen. De tweede aandoening is de ontwikkeling van trombo-embolische aandoeningen.
Naar schatting komen oppervlakkige tromboflebitis en diep-veneuze trombose in 6-53% van de gevallen tegelijkertijd voor. Oppervlakkige tromboflebitis ontwikkelt zich in 0-33% van de gevallen tot diep-veneuze trombose.
Beide aandoeningen hebben een gemeenschappelijke basis, die wordt beschreven door de Virchow trias:
- stase van bloed in de aderen
- beschadiging van de vaatwand
- verminderde bloedstolling
Definitie van oppervlakkige tromboflebitis
Oppervlakkige tromboflebitis is een ontsteking van de vaatwand, die gevolgd wordt door de vorming van een trombus. In dit geval zit de trombus stevig vast aan de vaatwand, wat het risico op embolie verkleint.
Het treft vooral de bloedvaten van de ledematen, vooral de onderste ledematen.
Tromboflebitis wordt verder onderverdeeld volgens welke ader het treft:
- oppervlakkige tromboflebitis die de spatader aantast - varicocele, varicose oppervlakkige tromboflebitis
- oppervlakkige tromboflebitis van een gezonde ader
Een andere vorm is de verdeling in primair en secundair:
- primair - ontstaan en aantasting van de ader zelf.
- secundair - in combinatie met een andere ziekte
Bovendien...
Er is ook een indeling naar bekende of onbekende oorzaak:
- onbekende oorzaak
- idiopathische tromboflebitis saltans sive migrans
- ziekte van Mondor
- epidemische tromboflebitis (tropische vorm)
- granulomateuze reuzenceltromboflebitis
- bekende oorzaak
- gevolg van trombose
- tromboflebitis bij de ziekte van Behcet
- tromboflebitis bij sarcoïdose
- tromboflebitis bij kanker
- Tromboflebitis bij infectieziekte
En op dit punt raken we al aan het onderwerp van de oorzaken van veneuze ontsteking.
Projecten
Je vraagt: Wat veroorzaakt tromboflebitis?
In sommige gevallen is het niet mogelijk om de precieze oorzaak vast te stellen.
Het is zelfs moeilijk te bepalen of ontsteking de eerste oorzaak was, of dat trombose de eerste was.
Er is een multifactoriële basis achter de vaatbetrokkenheid, voor het eerst beschreven door de Duitse arts Rudolf Ludwig Carl Virchow in 1856.
De triade van Virchow beoordeelt het risico op ontsteking op drie punten:
- Vertraging van de bloedstroom (stasis of turbulentie in de stroom) kan worden veroorzaakt door:
- vasculair aneurysma
- spataderen
- hartfalen
- hartklepafwijking
- beperking van de mobiliteit van ledematen bij trauma, na een operatie, ook tijdens een ziekenhuisopname
- te lang reizen
- mechanische beklemming zwelling, tumor, ook bij obesitas
- andere neurologische en interne geneeskunde ziekten
- verstoring van het evenwicht van bloedstolling en fibrinolyse
- gevoeligheid voor verhoogde bloedstolling, d.w.z. hypercoagulabiliteit
- genetische factor
- systemische ziekten, ontsteking van bloedvaten
- tumor (kwaadaardigheid)
- infecties
- septische tromboflebitis
- bepaalde geneesmiddelen - hormonale anticonceptiemiddelen
- roken
- zwangerschap en zes maanden bevalling creëren een verhoogde gevoeligheid voor bloedstolling
- beschadiging van de aderwand
- mechanische beschadiging van het bloedvat
- verwondingen, trauma door stomp voorwerp
- chirurgie
- spataderen
- toediening van geneesmiddelen in de ader, vooral centrale veneuze katheters
- bepaalde geneesmiddelen die in de ader worden toegediend, zoals tijdens chemotherapie
- geneesmiddelen die in een ader worden geïnjecteerd
Diepe veneuze trombose en oppervlakkige tromboflebitis hebben gemeenschappelijke risicofactoren.
Risicofactoren zijn onder andere
- spataderen
- langdurige immobilisatie van het ledemaat, bedrust immobilisatie
- langer dan 72 uur.
- lange reistijd - meer dan 4 uur
- sedentaire levensstijl, sedentair beroep
- uitdroging
- roken
- trauma (zoals letsel aan het hoofd, de wervelkolom, het ruggenmerg, lange botten)
- ook een directe klap op het oppervlak van een bloedvat
- intraveneuze katheters - i.v. katheters, voornamelijk centraal
- obesitas
- leeftijd boven de 60
- zwangerschap en zes maanden na de bevalling
- gebruik van hormonale anticonceptiemiddelen
- genetische aanleg en veranderingen in stollingsfactoren
- oncologische ziekten - kwaadaardige tumoren
- voorgeschiedenis van veneuze ontsteking
- andere ziekten
- coronaire hartziekte
- ischemie van de onderste ledematen
- rechter hartfalen
- lever
- nier
De oorzaak van aderontsteking is in veel gevallen mechanische schade. Een voorbeeld hiervan is een directe stompslag op het oppervlak van de ader. De situatie wordt verergerd door de aanwezigheid en het trauma in het gebied van de spatader.
Een ander type is chemische irritatie wanneer een ongeschikte of onverdunde oplossing in de ader wordt geïnjecteerd. Een voorbeeld hiervan zijn chemotherapiemedicijnen.
Ontsteking van de ader kan ook het gevolg zijn van de introductie van infectie (micro-organismen) wanneer de ader wordt verwond, maar ook wanneer een geneesmiddel of medicijn in de ader wordt geïnjecteerd.
Beschadiging van de binnenbekleding van het bloedvat (endotheel) leidt tot de vorming van een bloedstolsel. Latere trombose is even riskant voor de ontwikkeling van het totaalbeeld van tromboflebitis.
De overgrote meerderheid van tromboflebitis is echter te wijten aan spataderen, tot 90% van de tijd.
De oppervlakkige ontsteking van de spatader wordt voorafgegaan door een vertraging van de bloedstroom en verwijding van het vat met veranderingen in de structuur van de vaatwand. Dit wordt gevolgd door letsel aan de verwijdde ader, wat de meest voorkomende veroorzaker van deze vorm is.
Bij flebitis van een gezonde ader wordt vooral gedacht aan aandoeningen na chirurgie, trauma en oncologische, hematologische en systemische ziekten.
In sommige gevallen is er sprake van een idiopathische vorm, wanneer de precieze oorzaak niet wordt gevonden.
Verdeling van oppervlakkige tromboflebitis in de tabel
| Vorm van tromboflebitis | Beschrijving |
| Varicoflebitis |
|
| Flebitis van gezonde aders |
|
| |
| |
| |
| |
| |
| |
| |
|
Symptomen
In het geval van spataderontsteking is de lokale betrokkenheid meer uitgesproken.
De kenmerkende symptomen van tromboflebitis zijn:
- roodheid in het verloop van de aderontsteking
- pijn en gevoeligheid op de plaats van de ontsteking
- de ader voelt stijf aan en is beweeglijk ten opzichte van het onderliggende weefsel
- zwelling op de plaats in het geval van een mild beloop
- tijdelijk aanwezige hyperpigmentatie - een bruine donker gepigmenteerde streep
- de verharding houdt enkele weken tot maanden aan, terwijl de trombus in de ader oplost
- verhoogde huidtemperatuur tijdens het verloop van de ontsteking
Bij oppervlakkige tromboflebitis is er geen sprake van zwelling van grotere omvang en van het hele ledemaat.
Naast de algemene verschijnselen kunnen er geassocieerde problemen zijn die een specifiek type ontsteking markeren. Een voorbeeld is de migrerende vorm, waarbij de ontsteking en verharding van de ader zich verplaatst of naar verschillende plaatsen springt.
Diagnostieken
Een oppervlakkige ontsteking komt echter vaak voor in combinatie met een diepe veneuze trombose.
Daarom is het belangrijk om een duplex sonografisch onderzoek te doen. Dit wordt gedaan op beide onderste extremiteiten. Het moet zo snel mogelijk na de diagnose van oppervlakkige tromboflebitis worden gedaan.
Dit onderzoek is des te belangrijker naarmate de grotere aders aangetast zijn, zoals de vena saphena magna en vena saphena parva.
Vena saphena magna = grote verborgen ader. Vena saphena parva = kleine verborgen ader. Aders die lopen van de tibia tot de femorale aders.
De ontsteking kan zich verder uitstrekken dan de ontstekingsveranderingen van de huid. Op dit punt is het risico op aangetaste diepe aderen ook verhoogd.
Er wordt gezocht naar een oorzaak, zoals de ziekte van Bürger of Behcet.
Vooral bij terugkerende ontstekingen is voorzichtigheid geboden. Er wordt gezocht naar risicofactoren, genetische aanleg, aangeboren trombofilie en geassocieerde ziekten.
Cursus
Langs de ontstoken ader is de huid rood, met een verhoogde temperatuur en gezwollen.
Roodheid + pijn + zwelling = ontsteking van de aderwand en het omliggende gebied.
De ontsteking duurt een paar dagen en zakt dan af. Een kleinschalige ontsteking met een mild verloop veroorzaakt mogelijk geen noemenswaardig ongemak en de ader is voornamelijk gevoelig voor aanraking.
De acute fase en de lokale symptomen verdwijnen binnen 7 tot 14 dagen.
De roodheid van de huid neemt ook af. De huid kan echter tijdelijk donkerder zijn op een bepaald gebied. Dit is hyperpigmentatie - een bruine streep langs de ader.
Pijnloze verharding van de ader is enkele weken tot maanden aanwezig - tot de bloedklonter oplost.
Bij tromboflebitis is de bloedklonter stevig vastgehecht aan de vaatwand, wat het risico op loslating van de trombus en embolisatie vermindert.
Zelfs bij deze vorm van flebitis is er een complicatierisico, namelijk de verspreiding van de ontsteking van de oppervlakkige ader naar het diepe veneuze systeem.
In dit geval is het risico op embolie dus groter naarmate de diepveneuze trombose hoger zit.
Er zijn specifieke vormen van flebitis die ook een specifiek verloop hebben.
Een verhoging van de lichaamstemperatuur is niet kenmerkend voor oppervlakkige tromboflebitis. Er moet dan aan een andere ziekte worden gedacht.
Stijgingen van de lichaamstemperatuur en algemene symptomen kunnen aanwezig zijn bij tromboflebitis van grotere omvang en dichter bij de grotere aders. Pijn bij beweging op de plaats van het aangetaste ledemaat is ook geassocieerd.
Hoe het wordt behandeld: titel Tromboflebitis van oppervlakkige aderen
Behandeling van oppervlakkige veneuze tromboflebitis: Medicatie, compressie en bewegingstherapie
Toon meerTromboflebitis van oppervlakkige aderen wordt behandeld door
Andere namen
Interessante bronnen
Gerelateerd