- klinickafarmakologie.cz - Behandeling van tibiale ulcera met vochttherapie
- solen.cz - Pijn bij tibiale ulcera en hun behandeling
- dermatologiepropraxi.cz - Tibiaal ulcus
- prolekare.cz - Veneus tibiaal ulcus - etiopathogenese, klinische symptomen en chirurgische behandeling
- prolekare.cz - Behandeling van chronische tibialis ulcera van veneuze etiologie
- prolekare.cz - Acute en chronische wonden - etiologie, verschillen in genezing en behandeling
- remedia.cz - Genezing van tibiale ulcera
- prolekare.cz - Overzicht van aanbevelingen in de preventie en behandeling van tibiale ulcera
- prolekare.cz - Chirurgische behandeling van veneuze tibiale ulcera
Tiberzweer: wat is het, hoe uit het zich en hoe ziet het eruit?
Velen van ons zijn bekend met een tibiale ulcus, althans van horen zeggen. Laten we de oorzaken, symptomen en behandeling eens nader bekijken.
Meest voorkomende symptomen
- Huidpijn
- Zweer
- Verhoogde lichaamstemperatuur
- Hyperpigmentatie
- Littekens
- Bloedend
- Blauw leer
- Bevochtiging van de huid
- Zwelling van de ledematen
- Het eiland
- Tintelingen
- Droge huid
- Jeukende huid
- Rode huid
Kenmerken
Ongeveer 3 tot 5 % van de bevolking lijdt aan deze aandoening, vrouwen vaker dan mannen.
Wat is een chronische wond?
Een chronische wond wordt gedefinieerd als een verstoring van de continuïteit van het huidoppervlak, de integriteit van het lichaam, een verandering in de anatomische structuur en de bijbehorende huidfunctie. De genezingstijd is meestal langer dan 6 weken en kan ontstaan door elke wond.
Chronische wonden zijn onder andere
- scheenbeenulcera
- diabetische ulceraties
- decubituszweren
- uitgebreide brandwonden
- amputatiestompjes
Velen van ons denken dat het een ziekte is waar alleen oudere mensen aan lijden, maar het kan ook jongere patiënten treffen.
In de leeftijdsgroep boven de 70 komt het voor bij ongeveer 4 tot 5% van de bevolking. In het geval van de jongere leeftijdsgroep lijdt ongeveer 1% van de mensen aan de ziekte.
Tyfuszweren verminderen de levenskwaliteit van de patiënt aanzienlijk. Ze zijn niet alleen een gezondheidsprobleem, maar hebben ook een aanzienlijke invloed op de sociale, economische en psychologische aspecten van het leven.
Bij jongere leeftijdsgroepen is de ziekte de oorzaak van langdurige arbeidsongeschiktheid. In sommige gevallen kunnen patiënten hun oorspronkelijke werk niet meer uitvoeren. Soms is het de oorzaak van arbeidsongeschiktheid.
De behandeling van tibiale ulcera is langdurig en economisch veeleisend. Het vaststellen van de oorzaak van de ziekte is cruciaal voor een succesvolle behandeling.
Projecten
Het ontstaan van een ulcus is afhankelijk van veel factoren, waaronder obesitas, leeftijd, aangeboren aanleg, hypertensie, diabetes mellitus, trombose, hormonale behandeling en levensstijl.
Ulceraties van veneuze oorsprong vormen het grootste deel van het etiologische spectrum (85%). Ongeveer 10% zijn ulceraties van arteriële oorsprong. De resterende 5% van de ulceraties hebben andere oorzaken.
In de volgende paragraaf beschrijven we de verschillende oorzaken van de ziekte:
Externe oorzaken
Ulceraties veroorzaakt door fysieke invloeden
- Posttraumatische ulceraties - treden op als gevolg van gecompliceerde beenbreuken. In de meeste gevallen gaan ze gepaard met groot weefselverlies, weefselnecrose. Ze gaan gepaard met tekenen van infectie.
- Ulceraties van thermische oorsprong - ze zijn een manifestatie van stadium III en IV brandwonden. Ze ontstaan na de scheiding van zwartbruine aanhangsels. Ze repliceren de oorspronkelijke omvang van necrose.
- Ulceraties van koude oorsprong - slecht genezende ulceraties in stadium II van bevriezing treffen meestal de perifere delen van de ledematen. Ze verschijnen pas na een bepaalde latentietijd.
- Druk ulceraties (decubital) - treden op in gebieden die onderhevig zijn aan verhoogde druk. Lokale ischemie van de huid resulteert in necrotische fascicles op de rode gebieden, die geleidelijk transformeren in ulcererende defecten.
Zweren door chemische oorzaken
Chemische oorzaken van ulceratie zijn onder andere zuren, kunstmest, plantenextracten, geneesmiddelen en ontsmettingsmiddelen.
Op de plaats waar de chemicaliën in contact komen, treedt ontsteking op die leidt tot weefseldood. Zo wordt coagulatieve necrose (weefseldood) veroorzaakt door geconcentreerde alkaliën. Zuren veroorzaken coagulatieve necrose.
Zweren van infectieuze oorsprong
Ziekten die kunnen leiden tot een ulcus tibialis zijn onder andere erysipelas, tuberculose, mycosen, lepra, stadium III syfilis en herpes zoster.
Arteficiële ulceratie
De oorzaak van dit type kan liggen in chemische stoffen die de huid verbranden. Ook kan de uitlokker van de ziekte een lichamelijke oorzaak hebben, bijvoorbeeld een brandwond van een sigaret.
Inwendige oorzaken
Veneuze ulceratie
Veneuze ulcera komen het vaakst voor (ongeveer 85%) en treffen ongeveer 1% van de bevolking. Ze worden beschouwd als de ernstigste huidcomplicatie van chronische veneuze insufficiëntie.
Flebotrombose wordt over het algemeen beschouwd als een belangrijke risicofactor voor de ontwikkeling van huidveranderingen en ulceratie van het scheenbeen. Deze veranderingen worden posttrombotisch syndroom genoemd.
Wat is chronische veneuze insufficiëntie, hoe uit het zich, heeft het risico's?
Arteriële ulceratie
Dit is het gevolg van perifere arteriële aandoeningen van de onderste ledematen. De omvang van de vaatveranderingen bepaalt de grootte en de snelheid van verspreiding van de ulceratie.
Op de vaatwanden ontstaan sclerotische plaques, microtrombose, fibrose en verkalking. Vervolgens vernauwt het arteriële lumen zich, wat resulteert in chronische ischemie en weefseldood.
Wat is perifeer vaatlijden?
De term perifeer vaatlijden verwijst naar een groep ziekten die uiteindelijk resulteren in een verminderde bloedstroom door de extremiteiten. Het kan alleen voorkomen of in combinatie met andere ziekten.
Lymfoïd ulceratie
Primair en secundair lymfoedeem van de benen uit zich door uitgebreide zwellingen. Zachte zwellingen gaan geleidelijk over in harde zwellingen met hyperkeratotische manifestaties en verruculeuze zwellingen.
Als gevolg van een verminderde functie van de zenuwvezels die het weefselmetabolisme reguleren, worden grote zweren met sterke afscheiding gevormd.
Hematopathogene ulceratie
Dit type ulceratie wordt geassocieerd met aandoeningen van bloedbestanddelen (erytrocyten, leukocyten, bloedplaatjes, plasmaproteïnen).
De belangrijkste oorzaken van ulceraties zijn
- bloedarmoede
- myeloproliferatieve aandoeningen - trombocytemie (overmaat aan bloedplaatjes in het bloed)
- dysproteïnemie (macroglobulinemie, microglobulinemie, cryoglobulinemie)
- trombocytopenische purpura
Ulceratie bij stollingsstoornissen
Verstoring van het evenwicht tussen vasculair endotheel en interne hemostase leidt tot ernstige veranderingen in het bloedstollingssysteem.
Het kan ook leiden tot verstoringen in de diffusie en het metabolisme, wat resulteert in veranderingen die ten grondslag liggen aan de ontwikkeling van een tibiaal ulcus.
Ulceratie bij metabole aandoeningen
Metabole oorzaken die lokale necrose kunnen veroorzaken zijn onder andere diabetes mellitus, ophoping van stoffen die in het lichaam worden geproduceerd (urinezuur) en gemetaboliseerde lichaamsvreemde stoffen (geneesmiddelen).
Neuropathische ulceraties
Deze komen voornamelijk voor bij diabetische neuropathie, alcoholische neuropathie, lepra, vitamine B1-deficiëntie en polyneuropathie.
Vasculitis
Vasculitiden zijn geen veel voorkomende oorzaak van de ontwikkeling van een tibialis ulcus. Ulcus vasculitiden worden veroorzaakt door verschillende geneesmiddelen, infecties, voedsel of systemische ziekten.
Ulcuserende tumoren
Een van de oorzaken van een tibiaal ulcus kan de afbraak van een tumor zijn. De meest voorkomende tumoren die resulteren in een tibiaal ulcus zijn basalioma, melanoom, Kaposi's sarcoom, angiosarcoom en spinalioom.
Gemengde ulceraties
Gemengde tibiale ulceraties komen vrij vaak voor. Ze kunnen twee of meer oorzaken hebben. De meest voorkomende combinatie is gemengde tibiale ulceraties met arteriële en veneuze oorzaken.
Symptomen
De volgende symptomen geven aan hoe waarschijnlijk het is dat ze optreden:
- zwelling
- verhoogde druk boven de enkel
- bruine verkleuring van de huid
- lipodermatosclerose - hierdoor wordt de huid, vooral in het kuitgebied, hard, niet flexibel en kan rood of bruin verkleuren
- witte atrofie
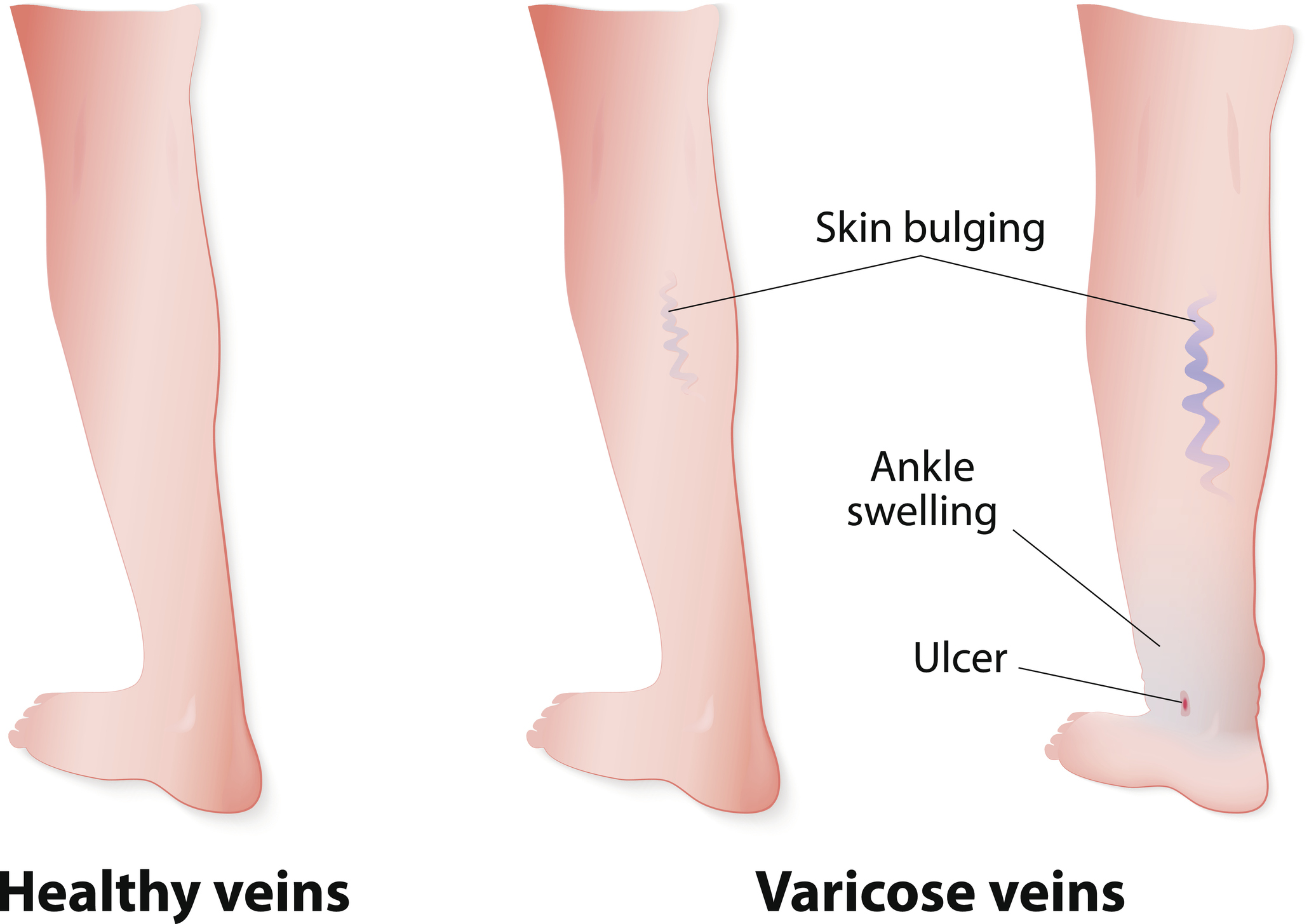
De meest voorkomende complicatie van de ziekte is contactallergie. Deze ontstaat als gevolg van het te vaak aanbrengen van topische medicatie of een secundaire infectie.
In het volgende gedeelte beschrijven we de meest voorkomende tibiale ulcera:
- veneuze ulcera
De typische lokalisatie van een veneus ulcus is de onderbenen. Veneuze ulcera ontwikkelen zich pas na jaren. Patiënten melden dat ze een gevoel van benauwdheid en lichte pijn ervaren na langdurig staan. Ook een gevoel van zware benen en nachtelijke krampen kunnen voorkomen.
Basiskenmerken zijn
- onregelmatige vorm
- bruine pigmentatie rond de zweer
- normale polsslag in de voet
- Arteriële zweren
Arteriële ulcera komen voornamelijk voor op plaatsen van het lichaam die blootstaan aan lichte trauma's (bijvoorbeeld de distale schakels van de vingers). Bij liggende patiënten kunnen ze ontstaan op plaatsen die blootstaan aan druk (hielen, enkels).
De basiskenmerken van arteriële ulcera zijn onder andere
- een relatief regelmatige vorm
- atrofische, bleke huid rond het ulcus
- een zwakke pols in de voet
Diagnostieken
In de eerste stap concentreert de arts zich op een grondige anamnese. In de volgende stap voert hij een lichamelijk onderzoek uit.
Aspexie (visueel onderzoek) van de extremiteiten wordt gebruikt om trofische veranderingen op te sporen (droog, glanzend oppervlak, kloven in de plantaire gebieden, toestand van de trofische nagels). Palpatie wordt gebruikt om perifere pulsaties op te sporen.
Instrumenteel, laboratorium- en histopathologisch onderzoek helpen om de precieze oorzaak van de ziekte vast te stellen. Histopathologisch onderzoek wordt in de praktijk voornamelijk gebruikt om een tumoretiologie van de ziekte uit te sluiten.
De onderzoeksmethoden omvatten
- sonografisch onderzoek
- flebografie (venografie) - een invasieve beeldvormingsprocedure die wordt gebruikt om aderen zichtbaar te maken
- isotopenflebografie
- arteriografie - röntgenonderzoek van de slagaders
- lymfoscintigrafie - isotopenonderzoek van het lymfestelsel.
Aanvullende onderzoeken omvatten microbiologische en mycologische onderzoeken.
Cursus
De genezing van een tibiaal ulcus verloopt in drie fasen:
- Exsudatieve (inflammatoire, reinigende) fase
Deze fase wordt gekenmerkt door een complexe verdedigingsreactie van het organisme. Het doel van het organisme is om de wond schoon te maken. Er ontstaat een ontsteking, gekenmerkt door zwelling, roodheid, pijn en verhoogde temperatuur van het aangetaste gebied.
De verwijding van bloedvaten (vasodilatatie), verhoogde doorlaatbaarheid van bloedvaten en de werking van chemotactische factoren leiden tot de migratie van neutrofielen en macrofagen naar de plaats van de wond.
Tegelijkertijd worden ontstekingsmediatoren, cytokinen, groeifactoren en andere chemotactische factoren afgescheiden, die de cellen activeren die nodig zijn voor genezing.
Wat zijn chemotactische factoren?
Chemotactische factoren (chemotaxinen) worden gedefinieerd als cellen die neutrofielen, macrofagen en T-lymfocyten, of andere ontstekingscellen, aantrekken naar de plaats waar de ontstekingsreactie zich ontwikkelt.
Tijdens het verloop van de ontstekingsreactie komen de verschillende chemotactische factoren op verschillende tijdstippen vrij. De beginfase van een acute ontsteking wordt bijvoorbeeld gekenmerkt door de aanwezigheid van neutrofielen. In de latere fasen verschijnen macrofagen of T-lymfocyten.
- Proliferatieve (granulatie) fase
In deze fase worden nieuwe bloedvaten gevormd (neoangiogenese). Granulatieweefsel vult geleidelijk de wond. Er wordt een netwerk van collageenvezels gevormd. Dit netwerk vormt de basis voor het daaropvolgende proces van epitheelvorming.
- De epithelisatiefase
De epithelisatiefase wordt ook wel de laatste fase van wondgenezing genoemd. De cellen van de basale laag migreren naar het huidoppervlak. Tegelijkertijd verplaatsen ze zich van de rand van de wond naar het midden van de wond. De rijping van de cellen leidt tot de definitieve wederopbouw van de huid met afzonderlijke lagen en functies.
Het succesvolle genezingsproces wordt niet alleen beïnvloed door fysiologische processen, maar ook door vele factoren. Factoren die direct van invloed zijn op de wond worden lokale factoren genoemd. Factoren die betrekking hebben op de algehele gezondheid worden systemische factoren genoemd.
Bijvoorbeeld:
- collageensynthese - bij ondervoeding, infectie, diabetes, hypoxie
- intensiteit van de ontstekingsreactie - auto-immuunziekte, immunodeficiëntie
- genezingsomgeving - hyperglykemie bij diabetes, acidose bij hypoxie, vochtigheid
Veel van deze factoren hangen met elkaar samen. Systemische factoren hebben een secundair lokaal effect dat een negatieve invloed kan hebben op het genezingsproces.
Omgekeerd kan het verminderen van het effect van lokale of systemische factoren resulteren in een positief effect op het wondgenezingsproces.
Daarom moeten we bij de diagnose en daaropvolgende behandeling aandacht besteden aan alle factoren die verband kunnen houden met de wond.
In het geval van een tibiaal ulcus wordt het genezingsproces belemmerd door veel lokale en systemische factoren.
De afzonderlijke factoren die van invloed zijn op het genezingsproces staan in de volgende tabel
| Lokale factoren | Systemische factoren |
| Lokalisatie | Onderliggende oorzaak van de ziekte |
| Wondomgeving | Leeftijd |
| Wondgrootte en -diepte | Voeding |
| Lokale infectie | Medicijnen |
| Vreemde lichamen | Immuunstatus |
| Zuurstofgebrek | Pijn |
| Uitdroging van de wond | Geestelijke toestand |
| Stoornis in bloedtoevoer | Slaap |
| Fibrine coatings | Systemische ziekten |
| Necrotisch weefsel | Alcohol, drugs, sigaretten |
Hoe het wordt behandeld: titel Tiber zweer
Behandeling van tibiale ulcera: welke medicijnen helpen? En hoe zit het met antibiotica?
Toon meerTiber zweer wordt behandeld door
Andere namen
Interessante bronnen
Gerelateerd