- detskaonkologia.info
- linkos.cz - Leukemie bij kinderen
- solen.sk - Acute leukemie - wat een huisarts moet weten
- solen.cz - Beenmergbiopsie bij myeloproliferatieve neoplasie - noodzaak of overleving?
- solen.sk - Behandeling van recidiverende en refractaire chronische lymfatische leukemie
- solen.sk - Nieuwe perspectieven in cytogenetica en classificatie van acute lymfoblastische leukemie bij kinderen
- solen.sk - Leven na oncologische behandeling van pediatrische patiënten
- Klinische hematologie. Sakalova et al., 2010
- Grondbeginselen van de immunologie, Hořejší en Bartůňková, 2009
- Medische fysiologie, Javorka et al., 2001
Leukemie: Waarom komt het voor en wat zijn de symptomen? + Diagnostiek
Wat is leukemie, waarom komt het voor en hoe uit het zich? Wat wordt gebruikt bij de diagnose en wat is de behandeling?
Meest voorkomende symptomen
- Malaise
- Buikpijn
- Gewrichtspijn
- Pijn in de ledematen
- Koorts
- Spiritualiteit
- Depressie - depressieve stemming
- Tinnitus
- Zwart krukje
- Pijn in het bot
- Uitslag
- Bloed in de stroom
- Bloedend tandvlees
- Bloedend
- Zweten
- Indigestie
- Misselijkheid
- Petechie
- Trage wondgenezing
- Ontlasting met bloed - bloed in de ontlasting
- Spierzwakte
- Draaien in het hoofd
- Vermoeidheid
- Bloed braken
- Verslechtering van gezichtsvermogen
- Vergrote lymfeklieren
- Leververgroting
- Verhoogde lichaamstemperatuur
Kenmerken
Deantwoorden op deze en andere vragen vindt u in het artikel.
Bloed wordt sinds de oudheid beschouwd als een symbool van het leven.
Bloed circuleert door het hele lichaam via de bloedsomloop en verbindt alle weefsels van het lichaam.
In de literatuur wordt het ook wel het "vloeibare orgaan" genoemd.
Het heeft een belangrijke en onvervangbare rol: het vervoert zuurstof, transporteert vitale stoffen naar de cellen en scheidt metabolische "afvalstoffen" uit naar de verschillende organen.
Ziekten van het hematopoëtisch systeem brengen daarom ernstige schade toe aan het menselijk lichaam. Hoe? Lees verder.
Wat is leukemie?
In het kort: leukemie is een kanker van het bloed.
Een kwaadaardige kanker van het hematopoëtisch systeem in het menselijk lichaam.
In 2020 werden wereldwijd 474.519 nieuwe gevallen van leukemie vastgesteld bij beide geslachten (WHO-statistieken).
De incidentie van leukemie bij mensen neemt toe met de leeftijd.
Kenmerken van leukemie
Leukemie wordt veroorzaakt door klonale proliferatie van hematopoietische stamcellen in het beenmerg.
Er is sprake van een ongecontroleerde kwaadaardige (maligne) transformatie van de zogenaamde myeloïde of lymfoïde lijn van bloedcellen.
Het kan zowel acute als chronische vormen aannemen.
Daarom kan onderscheid worden gemaakt tussen acute myeloblastische of lymfoblastische leukemie en chronische myeloïde of lymfocytaire leukemie.
Acute myeloblastische leukemie komt vooral voor bij volwassenen, acute lymfoblastische leukemie vooral bij kinderen.
Leukemische cellen verliezen hun vermogen tot rijping, differentiatie genoemd.
Onrijpe kwaadaardige klonen van bloedcellen hebben niet dezelfde mogelijkheden als gezonde cellen. De fysiologische hematopoëse wordt onderdrukt.
De basis van kwaadaardige klonen kunnen normale stamcellen zijn of kwaadaardig getransformeerde stamcellen.
Onrijpe cellen worden blasten genoemd. Ze spoelen in het bloed. Ze kunnen diffuse (verspreide) of nodulaire (knobbelvormige) infiltraten vormen in verschillende organen, bijvoorbeeld lever, milt, lymfeklieren, enz.
Dit is een zeer heterogene ziekte. Het is zeer belangrijk om het juiste subtype leukemie te identificeren, zodat patiënten tijdig de meest effectieve behandeling kunnen krijgen.
Bloedvorming (hemopoiese)
Om de aard van leukemie verder te begrijpen, is het essentieel te weten hoe bloedvorming in zijn werk gaat.
Bloedvorming is onderhevig aan complexe mechanismen.
Een goede bloedcelontwikkeling is belangrijk voor het evenwicht, zodat het beenmerg voldoende bloedcellen produceert voor het lichaam.
Bij ontstekingen, verwondingen of andere ziekten reageert het beenmerg flexibel en vult het de bloedcellen aan. Als de oorzaak van de verhoogde productie wegvalt, moet de verhoogde bloedproductie tot een normaal niveau worden teruggebracht.
Het begin van de ontwikkeling van bloedcellen is gebaseerd op een zogenaamde pluripotente stamcel. Een pluripotente stamcel vormt meer dan één celtype.
Gedurende iemands leven is een pluripotente stamcel in staat tot onbeperkte zelfvernieuwing. Na deling blijft één ervan een pluripotente cel en is de andere cel bestemd om zich te ontwikkelen tot een volwassen vorm van bloedcel.
Het hele rijpingsproces (differentiatie) is complex. Er ontstaan verschillende ontwikkelingsvormen van bloedcellen.
Uit het myeloïde geslacht ontstaan monocyten, neutrofielen, eosinofielen, basofielen, maar ook dendritische cellen, bloedplaatjes en erytrocyten.
De lymfoïde afstamming produceert T-lymfocyten, B-lymfocyten en NK-cellen.
Een meer gedetailleerde beschrijving en uitleg van de verschillende vormen en immunologische mechanismen is uitgebreid. In dit artikel zullen we de basistypen bloedcellen kort toelichten.
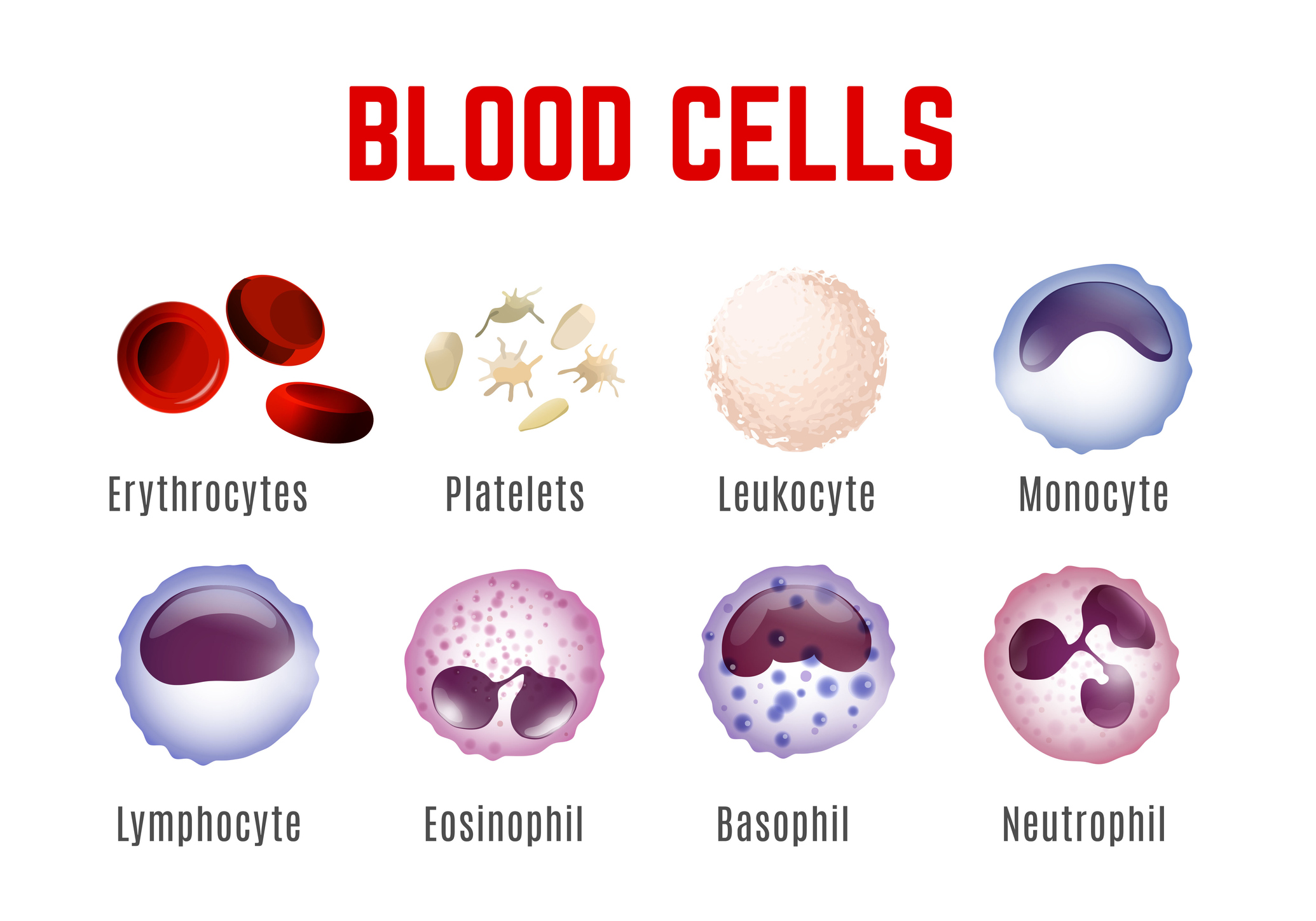
Welke basisbloedcellen kennen we?
We maken onderscheid tussen witte bloedcellen (leukocyten), rode bloedcellen (erytrocyten) en bloedplaatjes (trombocyten).
Erytrocyten zijn voornamelijk verantwoordelijk voor het transport van bloedgassen (zuurstof en kooldioxide). Het rode bloedpigment hemoglobine is een bestanddeel van erytrocyten.
Leukocyten hebben een onvervangbare functie in de menselijke immuniteit.
Bloedplaatjes spelen een sleutelrol in het bloedstollingsproces en bevorderen wondgenezing of ontstekingsprocessen.
Waar vindt bloedvorming plaats? Wat is beenmerg?
Beenmerg is weefsel dat zich in de botten bevindt en een geleiachtige structuur heeft.
Bloedvorming vindt plaats in het beenmerg.
Het beenmerg is de "fabriek" voor de productie van bloedcellen.
Actief rood beenmerg wordt naarmate we ouder worden geleidelijk vervangen in de perifere delen van het skelet. Vetcellen infiltreren dit merg. Dit merg wordt inactief geel merg genoemd.
Het wordt direct beïnvloed door cellen van het immuunsysteem en andere weefsels en organen. Het wordt indirect beïnvloed door zenuw- en hormoonregulatie.
Cytokinen, die als boodschappers in het lichaam fungeren, hebben een belangrijke invloed.
Zij geven unieke informatie tussen cellen van het immuunsysteem en cellen van andere organen door aan doelcellen.
Ze hebben verschillende biologische functies:
- ze kunnen de rijping van bloedcellen beïnvloeden
- spelen een rol in de afweer van het lichaam
- kunnen de celdeling beïnvloeden
- het verloop van ontstekingen beïnvloeden
Projecten
De oorzaken van leukemie zijn:
- genetische factoren
- milieu-invloeden (epigenetische factoren)
- straling, chemicaliën (kleurstoffen, organische oplosmiddelen, meststoffen)
- geneesmiddelen
- virussen
Symptomen
- snelle vermoeidheid, zwakte
- bleekheid
- kortademigheid zelfs bij lichte inspanning, uitputting
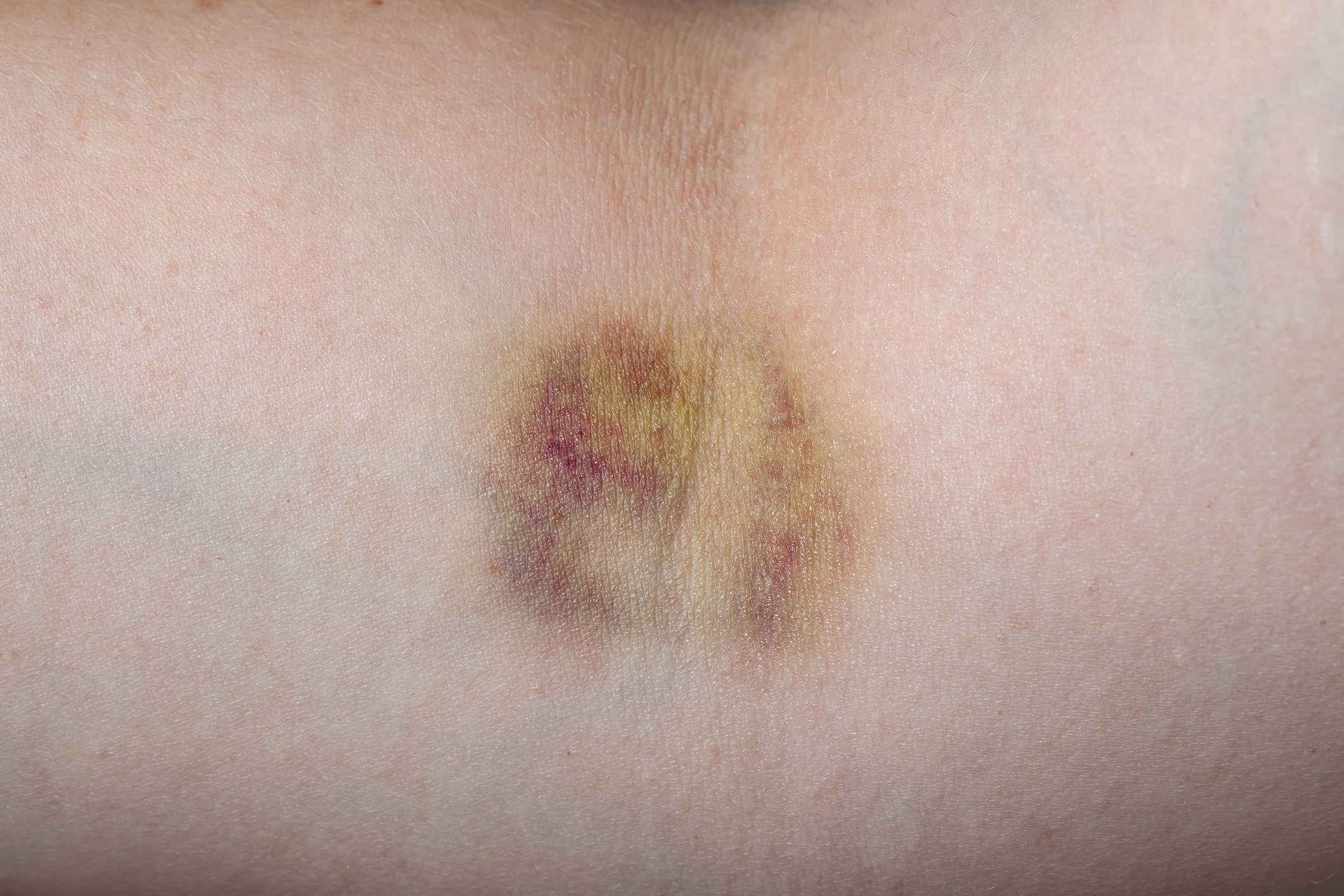
- bloedingsverschijnselen, verhoogde neiging tot bloeden uit het tandvlees, de neus, blauwe plekken (hematomen) over het hele lichaam van verschillende grootte, kan zijn op de voeten, nagels, bloeden uit organen enz.

Bloedingen komen vaak voor, zelfs bij kleine verwondingen zoals een eenvoudige schram:
- Verhoogde temperatuur, koorts (koorts gedurende enkele dagen kan geen leukemie zijn!)
- Verhoogde neiging tot infecties
- Symptomen van infecties zijn een veel voorkomende complicatie van leukemie. Infecties treffen vaak de urinewegen, longen, huid, slijmvliezen, enz.
- Symptomen van verminderde bloedstroom (hypoperfusiesyndroom genoemd). Massa's leukemische cellen verstoren de microcirculatie en blokkering (occlusie) van de bloedvaten treedt op. Schade aan vitale organen treedt op. Wanneer de bloedtoevoer naar de hersenen gestoord is, kunnen spraak, gezichtsvermogen, beweeglijkheid in verschillende mate van bewustzijn en andere stoornissen optreden.
- Veneuze trombose door verhoogde bloedstolling
- Gevoel van opgeblazen buik, druk, voortijdige verzadiging, constipatie. Vaak is er een aanzienlijke vergroting van de lever en/of milt, hepatosplenomegalie genoemd.
- Pijn, vaak benig, in de borstwandstreek
- Manifestaties geassocieerd met metabole stoornissen, minerale stoornissen, nierdisfunctie. Er is tumorafbraak van leukemische cellen.
- Gewichtsverlies
Gewichtsverlies bij kanker is geleidelijk, regelmatig of snel. Patiënten melden dat zij vaak gewicht verliezen ondanks adequate voedselinname. Omgekeerd kan gewichtsverlies gepaard gaan met gebrek aan eetlust en verminderde voedselinname.
Diagnostieken
De basis is een algemeen onderzoek van de patiënt door een huisarts.
Tijdens het onderzoek moet een volledig bloedbeeld worden afgenomen.
In het laboratorium worden de bloedcellen ook gecontroleerd op abnormale veranderingen, atypie en de aanwezigheid van blasten.
In het laboratorium kijken we naar veranderingen in het aantal witte bloedcellen (leukocyten) - een toename van het aantal (leukocytose genoemd) of een afname van het aantal (leukocytopenie). Er kan sprake zijn van anemie (bloedarmoede) of veranderingen in het aantal bloedplaatjes (een gebrek aan bloedplaatjes is trombocytopenie).
Bij chronische leukemieën vinden we meestal extreme leukocytose.
Een duidelijke toename van het aantal witte bloedcellen wijst niet onmiddellijk op leukemie.
Er bestaat een zogenaamde leukemie-reactie - zeer hoge leukocytentellingen, bv. bij ernstige infecties, longontsteking, bloedvergiftiging, meningitis, brandwonden, tumoren, toepassing van speciale geneesmiddelen.
De patiënt moet een elementair beeldvormend onderzoek ondergaan - röntgenfoto van de borst, echografie van de buik, eventueel vergrote lymfeklieren. Vervolgens wordt hij doorverwezen naar een hematoloog die de behandeling leidt.
Een beenmergbiopsie is aangewezen, en vaak verdere beeldvormende tests zoals CT (computed tomography), MRI (magnetic resonance imaging) of PET-CT (positron emission tomography) en andere.
Moleculair genetisch onderzoek om een specifieker type leukemie te categoriseren is standaard.
Het onderzoek kan ook een diagnose van lymfoom (in ALL) omvatten. wordt uitgevoerd voor mogelijke leukemische infiltratie van de hersenvliezen.
Beenmergbiopsie (trepanobiopsy)
Wees niet bang voor een beenmergbiopsie!
Vooroordelen en gebrek aan informatie maken beenmergbiopsie tot een onnodige "bangmakerij".
Het kan een stap zijn naar een zeer vroege diagnose en een levensreddende operatie.
Het geeft unieke informatie over het hematopoietische systeem!
Er is geen gelijkwaardige diagnostische spiegel aan deze diagnostische methode.
Er is te veel angst in onze maatschappij. Angst stelt de procedure vaak uit.
Het maakt verschil voor de prognose of de ziekte vroeg wordt gediagnosticeerd of pas wanneer leukemische klonen het lichaam teisteren.
Beenmergbiopsie is een invasieve procedure. In de huidige geneeskunde zijn de risico's minimaal.
Ze wordt alleen uitgevoerd door een gespecialiseerde arts die gekwalificeerd, ervaren en speciaal opgeleid is.
Tijdens een biopsie wordt een monster van het beenmergweefsel verkregen, waarmee een kankerproces (maligne) kan worden bevestigd.
Het bepaalt het exacte type leukemie, sluit reactieve veranderingen in het hematopoietische systeem uit die een kwaadaardige aandoening kunnen nabootsen, toont morfologische veranderingen in het beenmerg, levert materiaal voor eventuele genetische analyse en maakt een specifieke behandeling van de patiënt mogelijk.
De punctie wordt uitgevoerd met een speciale lange holle naald op een specifieke plaats, meestal het schouderblad van de heup of het borstbeen, en gebeurt onder plaatselijke verdoving.
Een beenmergpunctie duurt ongeveer 3 minuten, een beenmergbiopsie ongeveer 5 minuten.
Cursus
De patiënt kan meerdere symptomen hebben. De ziekte kan van het ene symptoom in het andere overgaan. De symptomen nemen geleidelijk toe.
Bij acute leukemieën treden de symptomen meestal heftig op.
Onbehandelde acute myeloblastische leukemie heeft een snel klinisch verloop en kan binnen enkele dagen tot maanden de dood tot gevolg hebben.
Bij veel patiënten duren de eerste symptomen minder dan 3 maanden.
Acute myeloblastische leukemie kan in het laboratorium gepaard gaan met cytopenie in het pre-leukaemie-syndroom, jaren voordat de openlijke leukemie zichtbaar wordt.
Cytopenie in het bloedbeeld wijst op minder bloedcellen, bijvoorbeeld bloedarmoede.
Manifestaties bij chronische leukemieën kunnen in het begin zeer subtiel zijn of er kunnen geen symptomen zijn.
Bij chronische leukemieën kan de zogenaamde chronische fase meerdere jaren duren zonder symptomen. Zij kan incidenteel worden ontdekt of optreden tijdens de transformatiefase naar een agressievere vorm.
Bij leukemie zult u de volgende termen tegenkomen.
Ziekteremissie is een toestand waarbij de tumor door de behandeling wordt onderdrukt.
Er kan gedeeltelijke onderdrukking zijn en dit wordt gedeeltelijke remissie genoemd. Er kan volledige onderdrukking en volledige remissie zijn.
Terugval betekent dat de ziekte na de aanvankelijke verwijdering of vermindering van de tumorgroei opnieuw is begonnen.
Ziekteprogressie verwijst naar de groei, uitbreiding en progressie van de tumor.
Graft versus host disease is een graft versus host reactie tijdens de transplantatie.
Leukemie bij kinderen
Leukemie is de meest voorkomende maligniteit bij kinderen.
Behandeling en prognose zijn radicaal verbeterd dankzij intensief onderzoek.
De meest voorkomende vorm van leukemie bij kinderen is acute lymfoblastische leukemie (ALL).
Het betreft ongeveer 80% van de gevallen. De hoogste incidentie is tussen 2 en 5 jaar.
ALL bij kinderen verschilt in biologisch opzicht van volwassenen.
Acute myeloblastische leukemie (AML) heeft een slechtere prognose dan ALL en vormt een minderheid van de gevallen.
Chronische leukemieën bij kinderen komen minder vaak voor.
Een verhoogd risico van kinderleukemieën is beschreven in verband met röntgenstralen tijdens de zwangerschap van de moeder en ook ongeveer 5-10 jaar na cytostatische behandeling voor andere maligniteiten.
Een hogere incidentie van leukemie is ook gemeld bij congenitale genetische aandoeningen, bijvoorbeeld bij het syndroom van Down met een 56-voudig verhoogd risico op leukemie op de leeftijd van 4 jaar.
In de meeste gevallen is de precieze oorzaak onbekend.
Cytogenetisch onderzoek brengt vaak mutaties aan het licht die zich in de cellen hebben opgehoopt en leukemie hebben veroorzaakt.
Symptomen van leukemie bij kinderen
- Verhoogde temperatuur tot koorts, tekenen van infectie, niet reagerend op algemeen beschikbare geneesmiddelen die de verhoogde temperatuur onder controle houden.
- Kinderen zijn lusteloos, slaperig
- Hemorragische verschijnselen (hierboven vermeld)
- Pijn bij het lopen, mank lopen (geïnfiltreerd beenmerg)
Kind kan zelfs weigeren te lopen.
- Druk, pijn in de buik wanneer de lever, milt en/of lymfeklieren vergroot zijn
- Laboratoriumbevindingen kunnen aanvankelijk zonder significante veranderingen zijn, mogelijk geen leukemische cellen bevatten
- Milde bloedarmoede, lichte daling van witte bloedcellen en bloedplaatjes, maar geleidelijke ontwikkeling van veranderingen in de loop van de tijd
- Afname van witte bloedcellen wordt vaker gezien dan een toename van leukocyten
- Andere hierboven beschreven symptomen
Behandeling bij kinderen
Behandeling bij kinderen is een uitdagend proces en vereist een topteam van vele specialisten.
De hoofdpijler van de behandeling is chemotherapie. Bestraling (radiotherapie) en chirurgie worden slechts bij enkele patiënten toegepast. Aanvankelijk wordt een intensieve behandeling gegeven, later een onderhoudsbehandeling. De duur van deze behandeling is ongeveer twee jaar.
Doelgerichte therapie is het onderwerp van klinische proeven. Het gebruik ervan is mogelijk bij bepaalde indicaties, bijvoorbeeld bij ALL met detectie van een Philadelphia-chromosoommutatie.
Bij kinderen waarbij de remissie langer dan vijf jaar duurt, keert de leukemie zelden terug, maar het is niet volledig uitgesloten. Bij deze kinderen is er in wezen sprake van genezing.
Na de behandeling van kanker blijft het belangrijk om de patiënten goed te informeren over hun gezondheidstoestand, de follow-up-mogelijkheden en -intervallen en de preventie of behandeling van late restverschijnselen.
De follow-up van de jonge patiënt na het bereiken van de volwassenheid gaat over van de kinderoncoloog naar de volwassen oncoloog. Een goede samenwerking is essentieel.
Een gespecialiseerd team biedt een brede waaier van bijstand aan. Indien nodig komen zij zelfs bij de patiënt thuis om de behandeling toe te dienen.
Prognose van leukemie
De prognose van patiënten met leukemie varieert voornamelijk afhankelijk van het type leukemie, de vroege of late diagnose, de respons op de eerstelijnsbehandeling, de kwaliteit en de duur van de respons op de behandeling, de leeftijd, de comorbiditeit van de patiënt en de bijbehorende complicaties, alsmede prognostische factoren, waarvan cytogenetische afwijkingen de belangrijkste zijn.
Verschillende soorten leukemieën kunnen verschillende prognoses hebben bij volwassenen en kinderen (bv. ALL).
Bloeddonatie
Doneren is het mooiste wat iemand kan doen....
Waarom bloed geven?
Uw bloed kan iemands leven redden.
Vooral patiënten met leukemie of andere kankers hebben ernstige bloedingsverschijnselen in verband met deze verraderlijke ziekte en worden doorverwezen voor hulp.
Na een bloedtransfusie kunnen ze weer goed ademen en vechten.
Misschien heb jij op een dag ook hulp nodig...
Help mee en doneer een druppel bloed...

Hoe het wordt behandeld: titel Leukemie
Behandeling van leukemie
Toon meerLeukemie wordt behandeld door
Andere namen
Interessante bronnen
Gerelateerd