- emedicine.medscape.com - Acute pancreatitis. Jeffrey C F Tang, MD
- webmd.com - Pancreatitis. Neha Pathak, MD
- uptodate.com - Klinische manifestaties en diagnose van acute pancreatitis. Santhi Swaroop Vege, MD
- ncbi.nlm.nih.gov - Acute pancreatitis. Jonathan Gapp; Subhash Chandra
- researchgate.net - (PDF) Risicofactoren voor verhoogde intra-abdominale druk bij ernstige acute pancreatitis
Acute pancreatitis: kan mild of fataal zijn. Symptomen van pancreatitis

Acute pancreatitis (ontsteking van de alvleesklier) wordt meestal gekenmerkt door hevige pijn. Welke andere problemen brengt deze ernstige aandoening met zich mee? Waarom ontstaat het?
Meest voorkomende symptomen
- Buikpijn na het eten
- Buikpijn
- Pijn rond de navel
- Rugpijn
- Koorts
- Verhoogde lichaamstemperatuur
- Misselijkheid
- Diarree
- Het eiland
- Braken
- Geel oogwit
- Geelachtige huid
- Versnelde hartslag
Kenmerken
Acute pancreatitis is de belangrijkste oorzaak van gastro-intestinale ziekenhuisopnames en komt wereldwijd steeds vaker voor.
De ernst van de ziekte varieert sterk, van milde aandoeningen die een conservatieve behandeling vereisen tot ernstige en gecompliceerde aandoeningen met een hoge morbiditeit en mortaliteit.
Alvleesklier
De alvleesklier is een orgaan in de buik dat een essentiële rol speelt bij het verteren van het voedsel dat we eten.
De alvleesklier bestaat uit twee delen. Het exocriene deel bestaat uit acinare cellen die verteringsenzymen produceren om te helpen bij de spijsvertering (voornamelijk amylase, lipase en trypsine) en maakt 80% van de alvleesklier uit.
Het endocriene deel regelt de bloedsuikerspiegel met de hormonen insuline en glucagon en bestaat uit 20% van de alvleesklier.
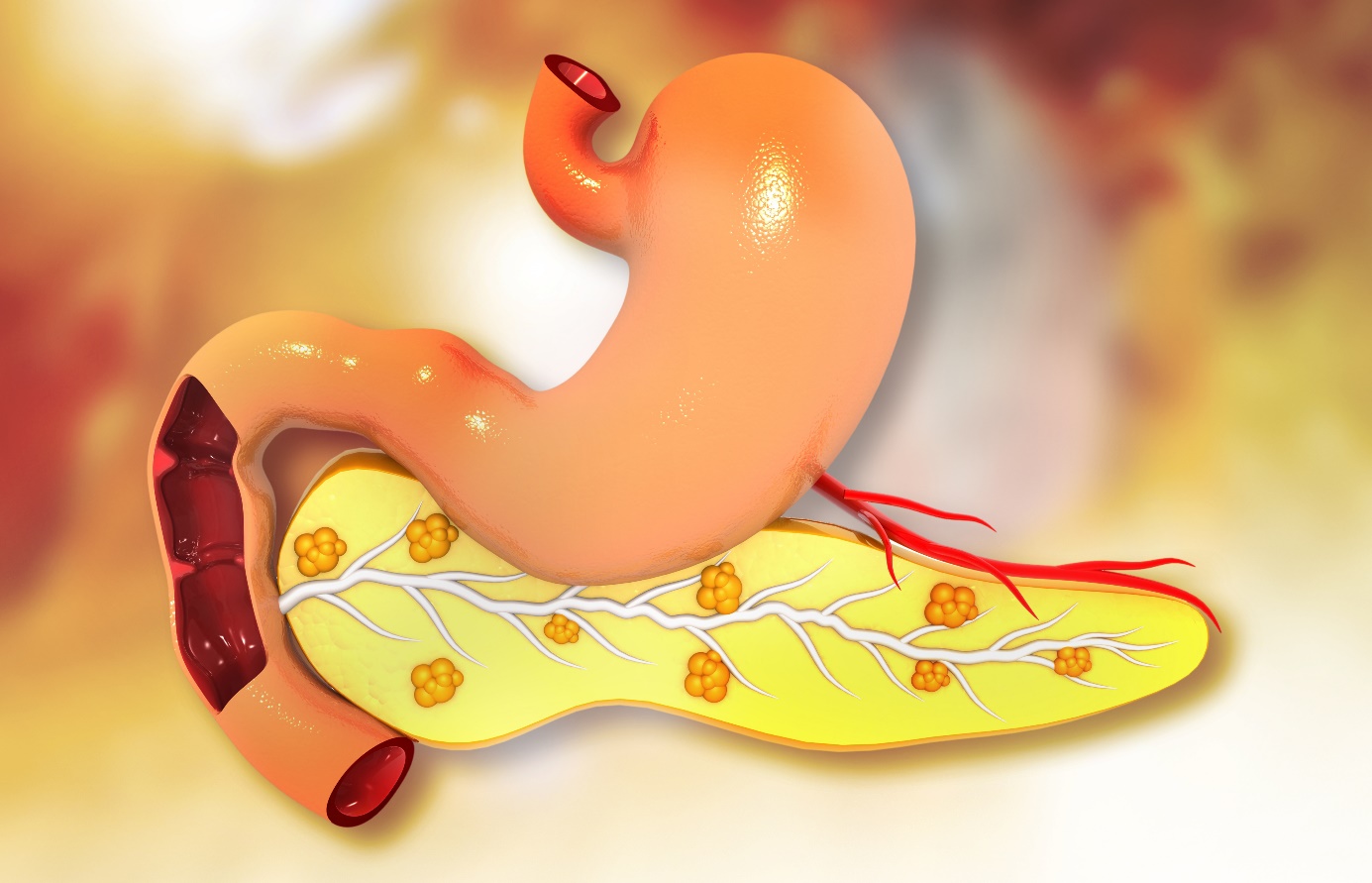
Locatie van de alvleesklier
De alvleesklier bevindt zich achter de maag in het linkerbovengedeelte van de buik en wordt omringd door andere organen, waaronder de dunne darm, lever en milt.
Het is een sponsachtige klier, ongeveer 16-22 cm lang en heeft de vorm van een platte peer.
Het brede deel, de kop van de alvleesklier genoemd, bevindt zich in het midden van de buik.
De kop van de alvleesklier bevindt zich waar de maag en het eerste deel van de dunne darm, de twaalfvingerige darm, samenkomen. Hier leegt de maag gedeeltelijk verteerd voedsel in de darm en geeft de alvleesklier verteringsenzymen af aan deze inhoud.
Het centrale deel van de alvleesklier wordt het lichaam genoemd. Het dunne uiteinde wordt de staart genoemd en steekt uit aan de linkerkant van de buik.
Hoe ontstaat pancreatitis?
Acute pancreatitis kan ontstaan wanneer factoren die betrokken zijn bij het handhaven van het celevenwicht verstoord zijn. De initiërende gebeurtenis kan van alles zijn dat de acinare cel beschadigt en de enzymsecretie verstoort.
Dit kan alcoholgebruik, galstenen en bepaalde medicijnen zijn.
Zodra cellulaire schade is veroorzaakt, beginnen de schadelijke effecten op de alvleesklier. De cellulaire schade veroorzaakt een ontstekingsreactie in het pancreasweefsel. De alvleesklier zwelt op en het weefsel wordt vernietigd.
Wanneer de mediatoren in de bloedbaan worden uitgescheiden, kunnen systemische complicaties optreden zoals bacteriëmie (de verspreiding van bacteriën in het bloed), acuut respiratoir distress syndroom (ARDS), vochtophoping in de longen, gastro-intestinale bloedingen en nierfalen.
Er kan zich ook een systemisch inflammatoir responssyndroom (SIRS) ontwikkelen, wat leidt tot de ontwikkeling van een systemische shock. Uiteindelijk kunnen de ontstekingsmediatoren zo overweldigend zijn dat instabiliteit van de bloedsomloop en de dood volgen.
Bij acute pancreatitis treedt eerst parenchymaal oedeem en necrose (afsterven) van vet rond de alvleesklier op. Dit staat bekend als acute oedemateuze pancreatitis.
Wanneer de necrose zich uitbreidt naar de alvleesklier zelf, treden bloedingen en functieverlies van de klier op. De ontsteking ontwikkelt zich tot hemorragische of necrotiserende pancreatitis.
Projecten
In 10-30% van de gevallen is de oorzaak onbekend, maar studies suggereren dat tot 70% van de gevallen van idiopathische pancreatitis (pancreatitis met onbekende oorzaak) ontstaat door galwegmicrolithiasis.
Galwegaandoeningen
Galstenen zijn een van de meest voorkomende oorzaken van acute pancreatitis in de meeste ontwikkelde landen (ongeveer 40% van de gevallen). Ze komen in de galbuis terecht en nestelen zich tijdelijk in de uitgang van de galbuis in de dunne darm.
Het risico dat een steen pancreatitis veroorzaakt is omgekeerd evenredig met de grootte ervan.
Er wordt gedacht dat letsel aan de acinare cellen optreedt als gevolg van toenemende druk in de pancreaskanaal naar de darm (dit is gebruikelijk bij de galbuis) veroorzaakt door verstopping door galstenen. Dit is echter niet definitief bewezen bij mensen.
Occulte microlithiasis is waarschijnlijk verantwoordelijk voor de meeste gevallen van idiopathische acute pancreatitis.
Alcohol
Alcoholgebruik is een belangrijke oorzaak van acute pancreatitis (verantwoordelijk voor minstens 35% van de gevallen). Op cellulair niveau leidt ethanol tot intracellulaire ophoping van verteringsenzymen en hun voortijdige activering en afgifte, met daaropvolgende vernietiging van de cel.
De ziekte ontwikkelt zich meestal bij patiënten die al 5-15 jaar gewoon alcohol gebruiken. Alcoholisten worden meestal opgenomen met een acute flare van chronische pancreatitis.
Af en toe kan pancreatitis zich echter ontwikkelen bij een patiënt met een weekendgewoonte. Enkele gevallen zijn ook ontstaan door een enkele grote hoeveelheid alcohol die bij één gelegenheid werd ingenomen en die de eerste aanval uitlokte.
Toch blijft de alcoholist die gewoonlijk drinkt eerder regel dan uitzondering voor het ontwikkelen van pancreatitis.
Er is momenteel geen algemeen aanvaarde verklaring voor het feit dat sommige alcoholisten meer kans hebben om acute pancreatitis te ontwikkelen dan andere alcoholisten die vergelijkbare hoeveelheden drinken.

Endoscopische retrograde cholangiopancreatografie
Pancreatitis die optreedt na endoscopische retrograde cholangiopancreatografie (ERCP) is waarschijnlijk het op twee na meest voorkomende type en maakt ongeveer 4% van de gevallen uit.
Het risico op pancreatitis na ERCP is ongeveer 5%.
Het risico op acute pancreatitis na ERCP neemt toe als de endoscopist onervaren is. Onderzoek heeft aangetoond dat intensieve intraveneuze hydratatie vóór de procedure pancreatitis na ERCP voorkomt.
Recentelijk is de rectale zetpil indomethacine gebruikt, waarvan is aangetoond dat het de incidentie van pancreatitis na ERCP vermindert en die nu in de meeste instellingen algemeen wordt geaccepteerd.
Trauma
Abdominaal trauma veroorzaakt verhoogde niveaus van de pancreasenzymen amylase en lipase in 17% van de gevallen en klinische pancreatitis in 5% van de gevallen.
Pancreastrauma komt vaker voor bij open buikverwondingen (bijv. messen, kogels) dan bij stomp buiktrauma (bijv. door stuurwielen, paarden, fietsen).
Een stomp trauma van de buik of rug kan de klier door de wervelkolom verpletteren, wat kan leiden tot letsel aan de alvleesklier.
Medicatie
Alvleesklierontsteking door medicijnen komt relatief zelden voor (ongeveer 2% van de gevallen) en heeft waarschijnlijk te maken met een onbekende aanleg. Gelukkig is alvleesklierontsteking door medicijnen meestal mild.
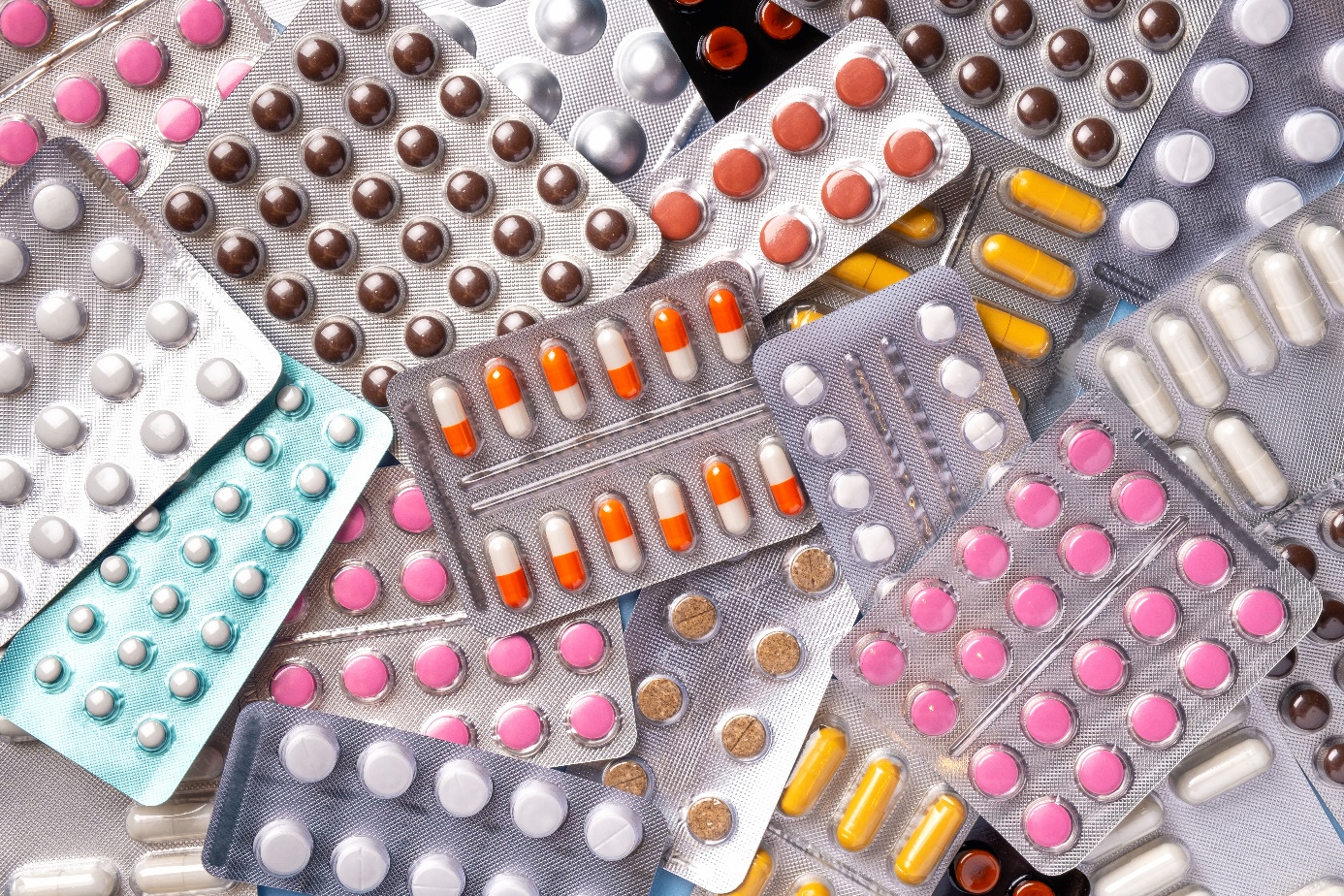
Geneesmiddelen die 100% geassocieerd worden met acute pancreatitis zijn onder andere:
- azathioprine
- sulfonamiden
- tetracycline
- valproïnezuur
- methyldopa
- oestrogenen
- furosemide
- 6-mercaptopurine
- 5-aminosalicylzuurverbindingen
- corticosteroïden
- octreotide
Geneesmiddelen die mogelijk in verband worden gebracht met acute pancreatitis zijn onder andere
- chloorthiazide en hydrochloorthiazide
- metronidazol
- nitrofurantoïne
- piroxicam
- procaïnamide
- chloortalidon
- combinatiegeneesmiddelen voor kankerchemotherapie
- cimetidine
- cisplatine
- difenoxylaat
Daarnaast zijn er veel geneesmiddelen waarvan bekend is dat ze in geïsoleerde of sporadische gevallen acute pancreatitis kunnen veroorzaken.
Minder vaak voorkomende oorzaken
De volgende oorzaken zijn verantwoordelijk voor minder dan 1% van de gevallen van pancreatitis:
Infectie
Pancreatitis, vooral bij kinderen, kan worden veroorzaakt door verschillende infectieziekten. Deze gevallen van acute pancreatitis zijn meestal milder dan gevallen van acute biliaire of door alcohol veroorzaakte pancreatitis.
Virale oorzaken zijn onder andere het bofvirus, coxsackievirus, cytomegalovirus, hepatitisvirus, Epstein-Barrvirus, echovirus, varicella-zostervirus, mazelenvirus en rubellavirus.
Bacteriële oorzaken zijn mycoplasma, salmonella, campylobacter en tuberculose.
Wereldwijd is rondworm bij kinderen ook een erkende oorzaak van pancreatitis.
Pancreatitis wordt geassocieerd met AIDS, maar kan ook het gevolg zijn van geassocieerde infecties, tumoren, stoornissen in de vetstofwisseling of geneesmiddelen.
erfelijke pancreatitis
Erfelijke pancreatitis is een genetische aandoening waarbij een mutatie in een gen voortijdige activering van trypsinogeen tot trypsine veroorzaakt. Er zijn nog andere mutaties die acute pancreatitis kunnen veroorzaken, waaronder cystische fibrose.
Hypercalciëmie - verhoogde calciumspiegels
Hypercalciëmie door welke oorzaak dan ook kan leiden tot acute pancreatitis. Oorzaken van hypercalciëmie zijn onder andere een verhoogde bijschildklierfunctie, overmatige doses vitamine D en aangeboren hypercalciëmie.
Hypertriglyceridemie - verhoogd vetgehalte in het bloed
Klinisch significante pancreatitis treedt meestal pas op wanneer iemands triglyceridengehalte in het serum 30 mmol/L bereikt.
De meeste auteurs geloven dat hyperlipidemie eerder veroorzaakt wordt door een aangeboren fout in het vetmetabolisme dan door pancreatitis. Dit type pancreatitis is meestal ernstiger dan aandoeningen veroorzaakt door alcohol of galstenen.
Tumoren
Verstopping van het afvoersysteem van de alvleesklier door een tumor van de alvleesklier kan acute pancreatitis veroorzaken. De kans dat pancreatitis optreedt wanneer er een tumor aanwezig is, is ongeveer 14%.
Gifstoffen
Blootstelling aan organofosfaat insecticide kan acute pancreatitis veroorzaken. Schorpioenen- en slangenbeten kunnen ook een oorzaak zijn. In Trinidad is de schorpioenenbeet Tityus trinitatis de meest voorkomende oorzaak van acute pancreatitis.
Chirurgische ingrepen
Acute pancreatitis kan optreden in de postoperatieve periode van verschillende chirurgische ingrepen. Een voorbeeld hiervan is een abdominale of hart-bypassoperatie, die de klier kan beschadigen door pancreasinsufficiëntie te veroorzaken.
Postoperatieve acute pancreatitis is vaak moeilijk te bevestigen en heeft een hoger complicatiepercentage dan pancreatitis die geassocieerd wordt met andere etiologieën. Het mechanisme is onduidelijk.
Vasculaire afwijkingen
Vasculaire factoren zoals bloedarmoede of ontsteking van het vaatstelsel kunnen een rol spelen bij het ontstaan van acute pancreatitis.
Ontsteking van het vaatstelsel kan patiënten predisponeren voor pancreasanemie, vooral bij patiënten met polyarteritis nodosa en systemische lupus erythematosus.
Auto-immuun pancreatitis
Auto-immuun pancreatitis, een relatief nieuw beschreven entiteit, is een uiterst zeldzame oorzaak van acute pancreatitis. Als het acute pancreatitis veroorzaakt, is het meestal bij jonge mensen (ongeveer 40 jaar oud) die ook aan andere auto-immuunziekten kunnen lijden.
De pathogenese is onduidelijk, maar is mogelijk gerelateerd aan immunoglobuline (Ig) G4 auto-immuunziekte.
Risicofactoren
Factoren die het risico op pancreatitis verhogen zijn onder andere:
- Overmatig alcoholgebruik - Uit onderzoek blijkt dat zware alcoholdrinkers een verhoogd risico lopen op pancreatitis. Hieronder vallen mensen die vier tot vijf alcoholische drankjes per dag nuttigen.
- Roken - Rokers hebben gemiddeld drie keer meer kans op chronische pancreatitis dan niet-rokers, maar hebben ook een hoger risico op acute pancreatitis. Het goede nieuws is dat als u stopt met roken, uw risico met ongeveer de helft afneemt.
- Obesitas - U hebt meer kans op pancreatitis als u zwaarlijvig bent.
- Diabetes - Als u diabetes heeft, neemt uw risico op pancreatitis toe.
Symptomen
Deze hevige pijn verergert vaak na verloop van tijd en kan zich uitbreiden naar je rug.
Heb je pijn in je bovenbuik en onder je linkerribben?
Lees artikel Pijn onder je linkerrib: is het een teken van een ziekte?

Andere symptomen van acute pancreatitis zijn:
- je ziek of misselijk voelen - braken
- diarree
- indigestie
- hoge temperatuur - 38 °C of meer
- vergeling van de huid en ogen (geelzucht)
- gevoelige of gezwollen buik
- snelle hartslag (tachycardie)
Praktisch advies:
Eten of drinken kan ervoor zorgen dat je je snel slechter gaat voelen, vooral als je vet voedsel eet. Voorover leunen of je opkrullen in een bal kan de pijn verlichten, maar op je rug liggen maakt het vaak erger.
Acute pancreatitis veroorzaakt door galstenen ontstaat meestal na het eten van een grote maaltijd. Als de aandoening wordt veroorzaakt door alcohol, ontstaat de pijn vaak 6 tot 12 uur na het nuttigen van overmatige hoeveelheden alcohol.
Acute pancreatitis wordt onderverdeeld in:
- Milde acute pancreatitis, die wordt gekenmerkt door de afwezigheid van orgaanfalen en lokale of systemische complicaties.
- Matige acute pancreatitis, die wordt gekenmerkt door voorbijgaand orgaanfalen (verdwijnt binnen 48 uur) en/of lokale of systemische complicaties zonder persisterend orgaanfalen (>48 uur).
Diagnostieken
In sommige gevallen zijn de bloedtesten niet verhoogd en is de diagnose nog steeds twijfelachtig. In dergelijke gevallen kan beeldvorming van de buik zoals computertomografie (CT) worden uitgevoerd.
Testen
Als de diagnose eenmaal is bevestigd, kunnen er tijdens of na de ziekenhuisopname van de patiënt bepaalde beeldvormende onderzoeken worden uitgevoerd om de oorzaak van de acute pancreatitis vast te stellen. Dergelijke onderzoeken zijn onder andere:
Transabdominale echografie
Deze wordt meestal tijdens de ziekenhuisopname uitgevoerd om specifiek te beoordelen of de galblaas stenen bevat. Galstenen zijn de meest voorkomende oorzaak van acute pancreatitis.
Endoscopische echografie
Dit onderzoek is niet vaak nodig tijdens acute pancreatitis. Vergeleken met transabdominale echografie is het relatief invasiever in die zin dat de arts een flexibele dunne buis in de maag inbrengt.
Aan het uiteinde van het buisje worden een camera en een ultrageluidsonde bevestigd, zodat de arts beelden van de galblaas, alvleesklier en lever kan bekijken.
De beelden zijn gevoeliger dan transabdominale echografie bij het opsporen van kleine stenen in de galblaas en galwegen die mogelijk over het hoofd zijn gezien. Ook kan de alvleesklier worden gevisualiseerd op afwijkingen.
Cholangiopancreatografie met magnetische resonantie
Magnetische resonantie cholangiopancreatografie maakt gebruik van magnetische resonantie beeldvorming (MRI). Het is een niet-invasieve procedure die dwarsdoorsnedebeelden van delen van het lichaam produceert. De technicus injecteert kleurstof in de aderen van de patiënt, waardoor de alvleesklier, galblaas en galwegen in beeld worden gebracht.
Dit is een andere gevoelige test om de galblaas, galwegen en alvleesklier te onderzoeken op oorzaken van acute alvleesklierontsteking.
Computertomografie (CT)
Een CT-scan is een niet-invasief röntgenonderzoek dat 3-dimensionale beelden maakt van delen van het lichaam.
Het wordt meestal niet in eerste instantie uitgevoerd tijdens een episode van acute pancreatitis. Het kan worden uitgevoerd als de diagnose onzeker is of enkele dagen na opname in het ziekenhuis. Het helpt om de omvang van de pancreasschade te evalueren als de patiënt niet zo snel herstelt als verwacht.
Tento článok vznikol vďaka podpore spoločnosti Hemp Point CBD Slovensko.
Hoe het wordt behandeld: titel Acute pancreatitis - ontsteking van de alvleesklier
Behandeling van acute pancreatitis: medicijnen, dieet, antibiotica, ERCP tot chirurgie
Toon meerAcute pancreatitis wordt behandeld door
Andere namen
Interessante bronnen
Gerelateerd