Waarom waarschuwen artsen? Het aantal gevallen van kwaadaardig melanoom van de huid neemt toe!

Kwaadaardig melanoom van de huid is een van de meest kwaadaardige vormen van kanker ooit. De verraderlijkheid ligt in de agressiviteit van de ziekte en het vermogen om snel uit te zaaien. De overleving van de patiënt en de algehele prognose zijn direct afhankelijk van een vroege diagnose en een vroegtijdige start van de behandeling. Verraderlijke vormen van deze ziekte en een late diagnose kunnen een zeer vroege dood van de patiënt betekenen, zelfs binnen een half jaar.
Artikel inhoud
Wat is kwaadaardig melanoom en waarom is het iets om je zorgen over te maken?
Kwaadaardig melanoom van de huid is een van de meest agressieve kankers ooit. Het is een kwaadaardige ziekte die de huid aantast, maar zelden voorkomt op de slijmvliezen of het oog. Het is een kwaadaardige kanker die wordt gekenmerkt door zijn hoge agressiviteit en zijn vermogen om in relatief korte tijd uitzaaiingen te veroorzaken.
Natuurlijk zijn het verloop van de ziekte en de behandelingsmogelijkheden afhankelijk van het specifieke type melanoom en het stadium waarin het wordt aangetroffen.
Naast kwaadaardig melanoom zijn er twee andere, minder agressieve soorten huidtumoren. Basaalcelcarcinoom wordt gekenmerkt door langzame groei en slechts lokale weefselschade in vergelijking met melanoom. Het ziet eruit als een klein knobbeltje dat kan uitgroeien tot een zweer. Het is niet pijnlijk en de kans op uitzaaiingen en overlijden is minimaal.
Het tweede is plaveiselcelcarcinoom.
Dit is een harde knobbel die aan het oppervlak schilfert en ook een zweer kan vormen. Onbehandeld groeit het en kan het ook uitzaaien.
Incidentie van de ziekte
Melanoom komt vaker voor bij vrouwen dan bij mannen en neemt elk jaar met ongeveer 5% toe. Mannen hebben een slechter algemeen beloop en een slechtere prognose. De incidentie is de afgelopen jaren verdrievoudigd.
Het is een mythe dat melanoom verschijnt na het 45e levensjaar. Het aantal nieuwe gevallen van melanoom bij jonge mensen neemt voortdurend toe. Het enige positieve is dat de stijgende incidentie voornamelijk het minder agressieve type melanoom betreft.
Op basis van de jarenlange observaties, statistieken en onderzoeken die momenteel beschikbaar zijn, waarschuwen artsen het grote publiek in toenemende mate. Ze vestigen niet alleen de aandacht op de toegenomen incidentie van de ziekte, maar ook op de factoren die deze veroorzaken.
Het verloop van de ziekte en mogelijke complicaties
Melanoom metastaseert zeer snel. Uitzaaiingen bevinden zich meestal in de huid, onderhuids weefsel, regionale lymfeklieren, longen, hersenen en lever. Uitzaaiingen in andere delen van het lichaam of organen zijn mogelijk, maar zeldzaam.
Hieronder vallen botten of organen van het spijsverteringsstelsel (maag, twaalfvingerige darm, alvleesklier, darm).
Risicofactoren voor melanoom
- Genetische aanleg - is alleen bewezen bij eerstegraads familieleden en is verantwoordelijk voor ongeveer 10% van de oorzaken van melanoom
- UV-straling - is de meest voorkomende oorzaak van kwaadaardig melanoom
- Andere factoren - zijn roken, alcohol, HPV-virus, immuundeficiëntie (HIV), immunosuppressieve therapie, eerdere huidlaesies (niet-genezende wonden), littekens (na chirurgie)
Hoe weet je of het kwaadaardig melanoom is?
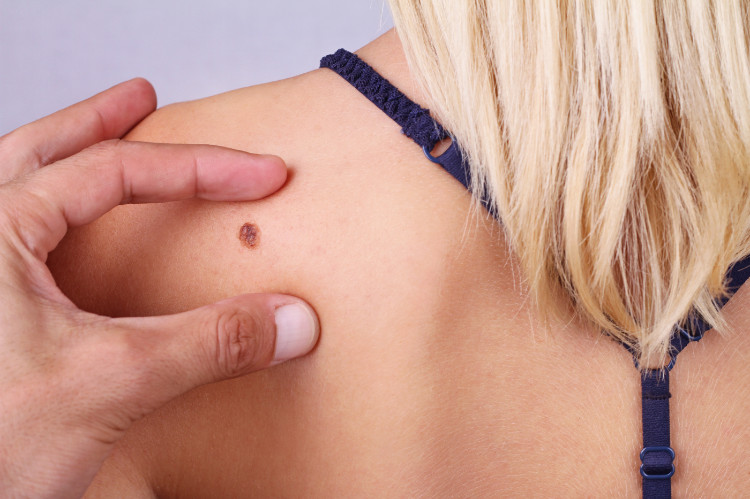
Maligne melanoom komt overal op de huid voor, sporadisch op slijmvliezen of het oog. Ongeveer een derde van de gevallen ontstaat op de plaats van een bestaande moedervlek. Twee derde ontstaat op intacte huid (geen eerdere moedervlek). Het ziet er eerst uit als een normale moedervlek, maar verandert van grootte of kleur naarmate de ziekte voortschrijdt.
Het is belangrijk (vooral in het geval van een risicopatiënt) om reeds bestaande moedervlekken op de huid en veranderingen daarin of het verschijnen van een volledig nieuwe moedervlekachtige formatie in de gaten te houden. Er zijn voornamelijk 5 basisvariabelen die kunnen wijzen op maligniteit.
Het zijn de vorm, groeisnelheid, grootte en kleur van de vorming en bevochtiging of bloeding.
1. Vorm - Het specifieke teken is asymmetrie, d.w.z. de onregelmatige vorm van de laesie. Typische moedervlekken zijn meestal bolvormig of elliptisch, wat niet gezegd kan worden van melanoom.
Het is een atypische onregelmatige laesie met verschillende vormen. Het lijkt op een vlek op kleding. De randen zijn zaagtandig, wat een van de meest kenmerkende eigenschappen van melanoom is.
2. Groei - Net als de meeste vormen van kanker, wordt melanoom gekenmerkt door snelle groei. Als je een moedervlek op je lichaam had en die plotseling heel snel begon te groeien, moet je oppassen.
Ook een nieuw gevormde groeiende laesie is een slecht teken. In principe moet je letten op alles wat nieuw, atypisch en snel groeiend is op je lichaam. In zo'n geval moet je zo snel mogelijk naar een arts gaan en beginnen met tests als onderdeel van een differentiële diagnose.
De groei in het omliggende gebied is met het blote oog zichtbaar en ook verhogingen (verheffingen) zijn waarneembaar. Wat echter niet zichtbaar is en alleen met speciale onderzoeksmethoden kan worden opgespoord, is de diepte van de tumor.
3. Grootte - De meeste moedervlekken zijn kleiner van omvang.
Natuurlijk zijn er ook grotere moedervlekken, maar die zitten al jaren op het lichaam zonder veranderingen in groei, vorm of kleur. Zulke moedervlekken vormen geen risico en zijn geen indicatie om medische hulp te zoeken.
Als de moedervlek echter groter is dan 6 mm en blijft groeien, moet een kwaadaardig cutaan melanoom worden overwogen.
Melanomen zijn meestal niet kleiner.
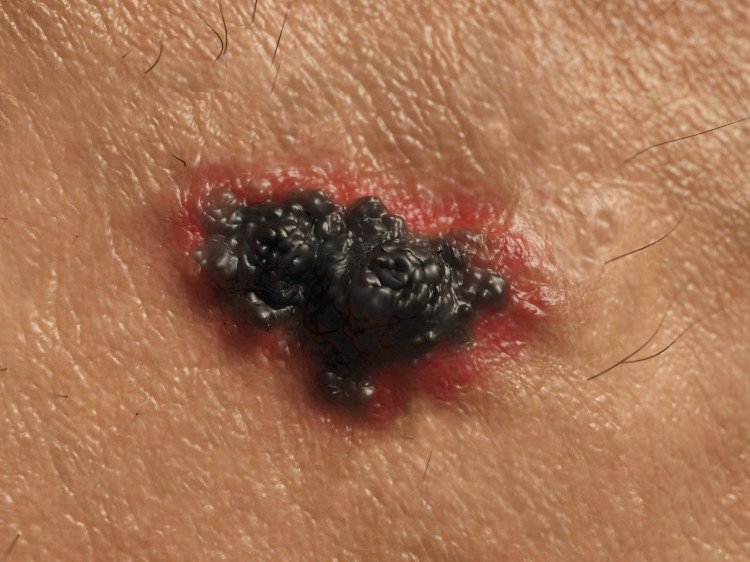
4. Kleur - Meestal is het een bruine huidlaesie.
Het kan verschillende tinten kleur hebben.
Geleidelijk aan, naarmate de ziekte vordert, is het donkerbruin tot zwart van kleur. Het omliggende gebied is vaak grijzig, alsof het rookachtig is.
5. Andere - De tumor jeukt vaak, is niet pijnlijk en de omgeving is vaak ontstoken (rozerood van kleur). Hij kan spontaan opzwellen, maar bloedt vaker.
Qua uiterlijk lijkt het op een niet-genezende ontstoken zweer met zwarte pigmentatie.
Laten we alle zomerproblemen eens samen bekijken:
Onze gezondheid in de zomer - zon, hitte, verwondingen en ziekten
Diagnose
De diagnose van kwaadaardig melanoom is niet moeilijk. Toch zijn er veel gevallen waarbij patiënten pas in een later stadium van de ziekte medische hulp zoeken.
Melanoom lijkt aanvankelijk op een normale moedervlek, maar deze verandert meestal naarmate de ziekte voortschrijdt. Er worden veranderingen waargenomen in de grootte in de breedte (uitzaaiing in het omliggende gebied), dikte (onderzocht door middel van een huidsonogram), kleur, gekartelde randen, bevochtiging, bloeding of zweervorming.
Daarom moeten mensen voorzichtig zijn en als ze een moedervlek op hun lichaam vinden die qua specifieke kenmerken op melanoom lijkt, moeten ze zo snel mogelijk naar een arts gaan.
Een vroege diagnose kan levens redden.
Klinisch visueel onderzoek van de patiënt
De visuele diagnose van kwaadaardig melanoom maakt gebruik van bepaalde criteria om artsen of zelfs gewone mensen te helpen bepalen of een bepaalde huidlaesie kenmerken heeft die typisch zijn voor melanoom.
De criteria zijn gemakkelijk te onthouden. De eerste zes letters van het alfabet (A, B, C, D, E, F), die in het Engels ook de beginletter van het symptoom zijn, dienen als geheugensteun.
ABCDEF criteria voor kwaadaardig melanoom
- Asymmetrie (asymmetrie van de laesie) - De tumorlaesie heeft een onregelmatige vorm
- Randinkeping (onregelmatige getande rand) - Het melanoom is onregelmatig begrensd, gekenmerkt door de aanwezigheid van verschillende uitsteeksels. De randen lijken op de tanden van een kettingzaag of een tandwiel.
- Kleurschakering (onregelmatige kleuring) - De laesie is meestal donkerbruin van kleur. Naarmate de ziekte vordert, wordt ze donkerder tot zwart of vervaagt ze (het vervagen van melanoom wijst niet op een terugtrekking van de ziekte). Er kunnen verschillende tinten tegelijk op één laesie worden waargenomen.
- Diameter - Een kwaadaardige laesie wordt gekenmerkt door zijn snelle groei en bereikt een diameter van 6 mm of meer.
- Verheffing - De tumor komt iets boven het huidoppervlak uit en is voelbaar. Hij kan afschilferen en jeuk of bloedingen veroorzaken.
- Grappig uitziende laesie - Een kwaadaardig melanoom verschilt aanzienlijk van zijn omgeving en geeft de indruk van een heel andere laesie.
Anamnestische gegevens
Anamnestische gegevens kunnen ons ook leiden naar een definitieve diagnose, door te wijzen op de mogelijkheid en het verhoogde risico op huidkanker bij een bepaald individu. Een belangrijk gegeven in de familiegeschiedenis is het voorkomen van kwaadaardig melanoom bij een eerstegraads familielid.
Ongeveer 10% van de gevallen heeft waarschijnlijk een genetische basis.
De meest voorkomende risicofactor voor melanoom is echter UV-straling.
Daarom lopen mensen die langdurig aan direct zonlicht of kunstmatige UV-straling in zonnebanken worden of zijn blootgesteld, een risico op het ontwikkelen van deze kanker.
Zonnebanken leveren een grote bijdrage aan de ontwikkeling van melanoom bij jongeren. Onverschilligheid en het negeren van de feiten leidt tot een toename van de ziekte.
Net zoals UV-straling de huidcellen beschadigt, kunnen ook andere factoren (mechanisch, fysisch, chemisch) ze verzwakken. Een beschadigde en gevoeligere huid is vatbaarder voor verschillende huidletsels, waaronder kanker.
Dit kan bijvoorbeeld het geval zijn bij eerdere verbrandingen, brandwonden, littekens, enz. Het betekent echter niet dat er onmiddellijk een tumor zal groeien in het postoperatieve litteken. Er spelen veel andere factoren tegelijk een rol, die samen zorgen voor een hoog risico op melanoom.
Dermatoscopisch onderzoek
Is een niet-invasieve diagnostische, onderzoeksmethode waarbij gebruik wordt gemaakt van een speciaal apparaat dat een dermatoscoop wordt genoemd en dat helpt om de kwaadaardigheid (maligniteit) van een moedervlek/ziekte beter op te sporen.
Eenvoudig gezegd is een dermatoscoop eigenlijk een vergrootglas waarmee de arts de laesie gedetailleerder kan zien.
Tien tot twintig keer vergroot en direct verlicht, stelt het hem in staat te zien wat voorheen onzichtbaar was voor het blote oog.
Bij digitale dermatoscopie kan de arts het te onderzoeken gebied vergroten zoals bij conventionele dermatoscopie en er tegelijkertijd foto's van maken. De afzonderlijke beelden worden opgeslagen in een computer waar de arts ze later kan bekijken of ze kan vergelijken met recentere beelden tijdens een vervolgonderzoek. Dit maakt het voor hem gemakkelijker om de progressie en regressie van de aandoening (ontwikkeling van de aandoening - verslechtering, verbetering) te volgen.
Elk vermoeden van kwaadaardig melanoom moet vóór de biopsie (het nemen van het monster) met een dermatoscoop worden onderzocht. Vaak sluit het dermatoscopisch onderzoek huidkanker uit en is de biopsie zelf niet nodig.
Dit vermindert het aantal onnodige invasieve onderzoeksmethoden en directe ingrepen op het lichaam. De patiënt kan de polikliniek dan verlaten zonder een onaangenaam litteken.
Sonografisch huidonderzoek
Een sonografisch huidonderzoek is een niet-invasieve diagnostische methode. Met behulp van een speciale sonde die op het te onderzoeken gebied wordt aangebracht, krijgt de arts een beeld op een computerscherm dat de huidige toestand van de huid en het onderhuidse weefsel laat zien.
Op deze manier kunnen de dikte van het melanoom, de vasculariteit en de schildwachtklier worden beoordeeld. Sonografie wordt meestal gebruikt vóór de eigenlijke chirurgische ingreep (verwijdering van de tumor). Dit is om de omvang van het omringende weefsel te beoordelen dat moet worden weggesneden.
Histologisch onderzoek
Histologisch onderzoek is de enige invasieve onderzoeksmethode. Het is ook de sleutel tot het stellen van een 100% definitieve diagnose. Het is invasief omdat er een weefselmonster wordt genomen van het verdachte letsel en dit vervolgens onder een microscoop wordt bekeken op microscopisch (cellulair) niveau. Het nemen van het monster wordt technisch gezien een biopsie genoemd.
Voor moedervlekken wordt meestal excisie, het wegsnijden van een stukje weefsel, uitgevoerd. Tijdens het onderzoek worden kleurtechnieken gebruikt om te helpen bij de uiteindelijke diagnose.
Het weefsel wordt dan naar de afdeling pathologie gestuurd waar het verder wordt onderzocht door een ervaren patholoog die onder een microscoop de conditie van de melanocyten (huidcellen), de aanwezigheid en conditie van de celkernen, het aantal mitoses (celdelingen ⇒ celgroei), de algemene conditie van het weefsel, pigmentafzetting en andere parameters beoordeelt.
Typische kenmerken voor maligniteit zijn atypische melanocyten, een overmatig en snel aantal mitosen (ongecontroleerde groei), onregelmatige afzetting van pigmentkorrels, aanwezigheid van tumorinfiltrerende witte bloedcellen (lymfocyten) en andere.
Histologisch onderzoek geeft ons preciezere informatie over het onderzochte weefsel. Op basis van dit onderzoek wordt een definitieve diagnose gesteld, namelijk het aantonen van maligniteit of het uitsluiten van kanker.
Bij een positieve bevinding wordt de meest geschikte behandeling voor het type en stadium van het melanoom gestart. De behandeling wordt voorgesteld door de oncoloog in overleg met de patholoog en wordt alleen gestart met schriftelijke toestemming van de patiënt, na voldoende informatie.
Behandeling van kwaadaardig melanoom
De behandeling van kwaadaardig melanoom hangt af van de beoordeling van het tumorweefsel door de oncoloog en de patholoog. Chirurgische verwijdering van de tumor heeft meestal de voorkeur. Indien nodig wordt chemotherapie met het meest geschikte cytostaticum voor het specifieke type melanoom gestart.
Er wordt ook gekozen voor biologische therapie.
De therapie wordt voorgesteld door de arts. De patiënt moet een precieze uitleg krijgen over zijn/haar toestand, het verwachte verloop van de ziekte, de mogelijke complicaties in verband met de onderliggende diagnose en de complicaties en bijwerkingen van de behandeling zelf, waarmee hij/zij moet instemmen.
Chirurgische extirpatie van het tumorbed
Chirurgische extirpatie van het tumorbed (chirurgische verwijdering van de tumor) is nog steeds de eerstelijnsbehandeling voor kwaadaardig melanoom van de huid.
De laesie, maar ook het omliggende en aangrenzende onderhuidse weefsel, wordt verwijderd om herhaling van de ziekte te voorkomen als er zich tumorcellen in de buurt bevinden.
De omvang van de operatie hangt af van de grootte en dikte van de tumor. Ook is het risico op terugkeer op de plaats van de eerdere extirpatie gemiddeld hoger voor dikkere tumoren.
De dikte van de tumor kan worden bepaald door sonografisch onderzoek van de huid voorafgaand aan de verwijdering. Lymfoscintigrafie wordt gebruikt om de locatie van de zogenaamde schildwachtmetastase te bepalen en deze vervolgens te verwijderen (in de nabijheid van het tumorbed).
Dit minimaliseert het risico op latere ziekteopflakkeringen en uitzaaiingen.
Chemotherapie
Chemotherapie is de behandeling van kanker met behulp van chemische stoffen - geneesmiddelen die ook wel cytostatica worden genoemd. Tegenwoordig is er een breed scala aan cytostatica beschikbaar. Hun primaire doel is het doden (vergiftigen) van kankercellen. Het nadeel is dat, hoewel het biologische verschil tussen kanker en gezonde cellen groot is, het metabolische verschil klein is.
Daarom doodt chemotherapie weliswaar voornamelijk kankercellen, maar gaat dit ten koste van het aanvallen en beschadigen van gezonde cellen (in mindere mate).
Cytostatica "verwarren" voornamelijk de cellen van het menselijk lichaam die op bepaalde punten het meest lijken op tumorcellen. Dit zijn voornamelijk gezonde menselijke cellen met een natuurlijk vermogen om snel te groeien (tumorcellen groeien ook snel, vandaar de vergissing).
Dit zijn bijvoorbeeld de cellen van de haarzakjes, het beenmerg en het spijsverteringskanaal. De bijwerkingen van chemotherapie, die bij bijna alle patiënten optreden, zijn gebaseerd op dit feit.
Bijwerkingen van chemotherapie:
- algemene zwakte
- malaise, vermoeidheid
- duizeligheid
- inzakkingen
- overmatige slaperigheid
- verminderde fysieke prestaties
- frequente infecties, verminderde immuniteit, koorts
- veranderingen in slijmvliezen (mond, tandvlees)
- voedselaversie
- verlies van lichaamsgewicht
- misselijkheid
- misselijkheid, gevoel van braken
- braken, brandend maagzuur
- buikpijn
- diarree/constipatie
- nierinsufficiëntie
- overmatige haaruitval
Om deze reden wordt chemotherapie beter verdragen door jonge en gezonde mensen en heeft het dus een grotere kans op genezing. Wanneer een ouder en kwetsbaarder persoon wordt behandeld met cytostatica, is de kans op genezing vanwege leeftijd en geassocieerde ziekten kleiner.
Oudere mensen met veel andere secundaire diagnoses kunnen moeilijker ongewenste schade aan gezonde weefsels verdragen. Het verloop van de behandeling is complexer en het is moeilijker om te herstellen.
Radiotherapie
Radiotherapie wordt vaak gebruikt bij de behandeling van kanker. Het is een therapie die kankercellen vernietigt met ioniserende straling. Het werkt door het kankerletsel te bestralen met radioactieve straling, waardoor de kankercellen worden gedood.
Er zijn twee soorten bestraling, namelijk plaatselijke bestraling (de straling werkt plaatselijk in op de tumor) of totale bestraling van de patiënt. Bij totale bestraling wordt het hele lichaam aan straling blootgesteld. Deze vorm van bestraling heeft de voorkeur bij invasieve, diffuse en onnauwkeurig afgebakende tumoren of bij gevorderde stadia van kanker met uitzaaiingen.
Prognose van de ziekte
De prognose van de ziekte als zodanig is over het algemeen ongunstig. Kwaadaardig melanoom is een van de meest agressieve tumoren die snel uitzaaiingen vormt. De aandoening ontwikkelt zich snel. Als deze onbehandeld blijft, kan dit eindigen in de dood van de patiënt.
De belangrijkste prognostische factor is het stadium van de ziekte en de aanwezigheid van uitzaaiingen. Er zijn vijf stadia van kwaadaardig melanoom. De stadia zijn verder onderverdeeld in subgroepen (0, IA, IB, IIA, IIB, IIC, IIIA, IIIB, IIIC en IV).
Behandeling en overleving hangen daarom voornamelijk af van de voortgang van de kanker.
Vroege stadia zonder uitzaaiingen kunnen operatief worden verwijderd, terwijl de patiënt in de oncoloog blijft. Hij of zij moet regelmatig controles en onderzoeken bijwonen, die het letsel vroegtijdig opsporen in geval van herhaling. Dit voorkomt verdere progressie van de ziekte. Vergevorderde stadia van de ziekte met de vorming van uitzaaiingen zijn een slecht teken.
Behandeling is moeilijk en de aandoening eindigt in veel gevallen fataal (overlijden).
Gerelateerd